Lymfocyten - wat u moet weten!
definitie
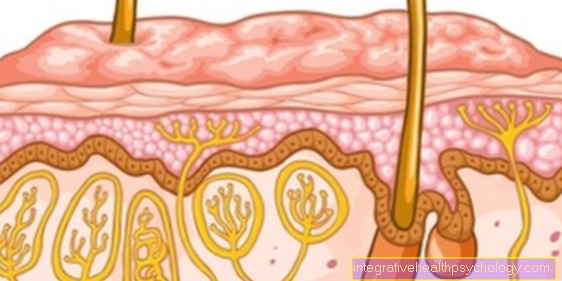
Lymfocyten zijn een zeer gespecialiseerde subgroep van leukocyten, de witte bloedcellen die behoren tot het immuunsysteem, het eigen afweersysteem van het lichaam. Hun naam is afgeleid van het lymfestelsel, omdat ze hier bijzonder vaak voorkomen.
Hun voornaamste taak is primair om het lichaam te verdedigen tegen ziekteverwekkers zoals virussen of bacteriën. Voor dit doel zijn bepaalde cellen gespecialiseerd in slechts één ziekteverwekker, daarom spreekt men van het specifieke of adaptieve immuunsysteem.
Maar ze helpen ook om gemuteerde lichaamscellen, zogenaamde tumorcellen, te elimineren die tot kanker kunnen leiden. Er wordt onderscheid gemaakt tussen B- en T-lymfocyten, evenals tussen natuurlijke killercellen, elk met verschillende functies.

Functie van de lymfocyten
Als een ziekteverwekker het lichaam binnendringt, wordt het eerst opgenomen en afgebroken door niet-specifieke afweercellen zoals macrofagen ("gigantische eetcellen"). De macrofagen tonen op hun beurt fragmenten van de ziekteverwekker, de zogenaamde antigenen, op hun oppervlak en activeren zo T-helpercellen, die als mediatoren dienen tussen de verschillende specifieke immuuncellen, de lymfocyten. De lymfocyten zorgen ervoor dat het immuunsysteem zich zeer goed aanpast en fijn gereguleerd kan reageren op verschillende bedreigingen.
De volgende reactie is onderverdeeld in de humorale en cellulaire immuunrespons:
De humorale (= de lichaamsvloeistoffen) immuunrespons is gebaseerd op de antilichamen, een bepaalde vorm van eiwitten, die worden aangemaakt en vrijgegeven door plasmacellen. Het is voornamelijk ontworpen voor ziekteverwekkers die zichzelf kunnen vermenigvuldigen, bijvoorbeeld bacteriën, maar ook andere eencellige organismen. De antistoffen kunnen bijvoorbeeld door hun speciale vorm (agglutinatie) aan het oppervlak van bacteriën kleven en samenklonteren. Dit maakt het op zijn beurt gemakkelijker voor de niet-specifieke immuuncellen om de ziekteverwekker te vinden en te elimineren. Antilichamen kunnen ook een aantal andere functies vervullen (zie B-lymfocyten).
De cellulaire immuunrespons is vooral gericht op virussen, maar ook op bepaalde bacteriën, die niet zelfstandig kunnen leven en daarom lichaamscellen moeten aanvallen. Als een cel wordt aangevallen, kan deze fragmenten van de parasiet vertonen op speciale receptoren op het oppervlak. Killer-T-cellen vernietigen de geïnfecteerde cellen en voorkomen zo de verdere verspreiding van de ziekteverwekker.
Lees meer over dit onderwerp: immuunsysteem net zo T-lymfocyten
Anatomie en ontwikkeling van de lymfocyten
Lymfocyten zijn zeer variabel in grootte bij 6-12 µm en zijn vooral opvallend vanwege de grote, donkere kern die bijna de hele cel vult. De rest van de cel kan worden gezien als een dunne cytoplasmatische grens waarin slechts enkele mitochondriën zijn voor energieproductie en ribosomen voor de productie van eiwitten.
Aangenomen wordt dat de grotere vormen van de lymfocyten, die ook een lichtere (= euchromatische) celkern hebben, geactiveerd werden door een bacteriële of virale aanval. Kleinere inactieve lymfocyten, die ook wel naïef worden genoemd, komen veel vaker voor bij gezonde mensen en zijn ongeveer even groot als de rode bloedcellen (erytrocyten).
Lees meer over: Erytrocyten
Lymfocyten ontstaan via het tussenstadium van lymfoblasten uit hematopoëtische stamcellen (hematopoëse = bloedvorming), waarvan de meeste bij volwassenen in het beenmerg zitten. Hier verschillen de voorlopercellen (voorlopers) van de lymfocyten van die van de andere (myeloïde) cellen doordat sommige van hen verder rijpen in de thymus (ook wel zwezerik genoemd). Deze worden later T-lymfocyten genoemd ("T" voor thymus). De rijping in de thymus heeft als doel al die T-cellen te sorteren die reageren op de eigen structuren van het lichaam of anderszins beperkt zijn in hun functie (positieve en negatieve selectie).
Zie voor meer informatie: T-lymfocyten
De B-lymfocyten en NK-cellen (natural killer-cellen) daarentegen voltooien hun rijping zoals de andere bloedcellen in het beenmerg ("B" voor "beenmerg" of historisch Bursa fabricii, een orgaan van vogels). Nadat de B-lymfocyten het beenmerg hebben verlaten als rijpe, naïeve (= niet-gespecialiseerde) cellen, komen ze in organen zoals de milt, amandelen of lymfeklieren, waar ze in contact kunnen komen met antigenen (vreemde structuren). Voor dit doel draagt de cel bepaalde antilichamen op zijn oppervlak, die dienen als B-celreceptoren. Zogenaamde dendritische cellen, een ander type immuuncel die niet tot de lymfocyten behoort, presenteren antigeenfragmenten aan de naïeve B-lymfocyten en activeren deze met behulp van de T-helpercellen. Als een B-cel is geactiveerd, deelt deze zich meerdere keren en verandert hij in een plasmacel (klonale selectie).
De verschillende soorten lymfocyten lijken erg op elkaar, maar kunnen van elkaar worden onderscheiden met behulp van speciale markerings- en kleuringsmethoden (immunohistochemie) onder de microscoop.
B-lymfocyten
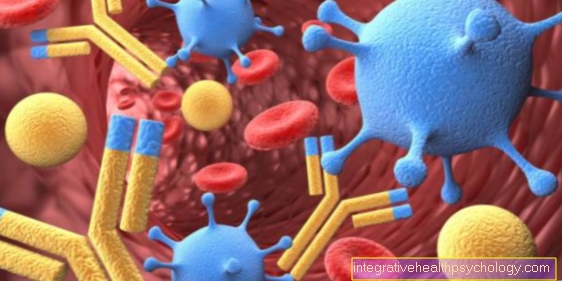
Bij activering ontwikkelen de meeste rijpe B-cellen zich tot plasmacellen, die tot taak hebben antilichamen tegen vreemde stoffen te vormen. Antilichamen zijn Y-vormige eiwitten die kunnen binden aan zeer specifieke structuren, zogenaamde antigenen. Dit zijn meestal eiwitten, maar vaak ook suikers (koolhydraten) of lipiden (vetmoleculen). De antilichamen worden ook wel immunoglobulinen genoemd en zijn onderverdeeld in 5 klassen op basis van structuur en functie (IgG, IgM, IgD, IgA en IgE).
De antilichamen helpen nu op verschillende manieren om de infectie te bestrijden: gifstoffen zoals tetanustoxine kunnen bijvoorbeeld worden geneutraliseerd of de hele ziekteverwekker kan worden gemarkeerd. Een ziekteverwekker die op deze manier is gemarkeerd, kan nu worden opgenomen en verteerd door bepaalde immuuncellen, de macrofagen en neutrofielen. De ziekteverwekker kan echter ook worden vernietigd en opgelost door natuurlijke killercellen, evenals macrofagen en granulocyten door stoffen die giftig zijn voor de ziekteverwekker. Sommige antilichamen kunnen de doelwitcellen ook samenklonteren om ze gemakkelijker te detecteren en ontvankelijker te maken.
Een andere manier is via de activering van het complementsysteem, dat bestaat uit verschillende niet-specifieke eiwitten die gemarkeerde cellen oplossen in een soort kettingreactie. Deze eiwitten zijn echter permanent in vergelijkbare concentraties in het bloed aanwezig en maken deel uit van het aangeboren immuunsysteem. Daarnaast worden mestcellen geactiveerd door antistoffen, die ontstekingsstoffen zoals histamine afgeven, die de doorbloeding van het aangetaste weefsel verhogen en het zo voor andere immuuncellen gemakkelijker maken om het brandpunt van de ontsteking te bereiken.
Mogelijk bent u ook geïnteresseerd in: histamine
Een andere subgroep van B-lymfocyten ontwikkelt zich bij activering tot B-geheugencellen, die meerdere jaren kunnen overleven. Als het lichaam gedurende deze tijd opnieuw wordt blootgesteld aan dezelfde ziekteverwekker, kunnen deze cellen zich veel sneller ontwikkelen tot plasmacellen om te voorkomen dat de infectie zich efficiënter verspreidt. Hierdoor ontstaat vaccinatiebescherming die lang aanhoudt en jaren kan duren.
Zie ook voor gedetailleerde informatie: Wat zijn B-lymfocyten?
T-lymfocyten
Er zijn twee hoofdgroepen van T-lymfocyten, T-helpercellen en T-killercellen, evenals regulerende T-cellen en op hun beurt langlevende geheugen-T-cellen.
De T-helpercellen versterken het effect van de andere immuuncellen door zich te binden aan antigenen die op andere immuuncellen worden aangeboden en vervolgens cytokines af te geven, een soort lokstof en activator voor andere immuuncellen. Afhankelijk van het type afweercellen dat nodig is, zijn er nog meer gespecialiseerde subgroepen. Ze spelen een speciale rol bij het activeren van plasmacellen en killer-T-cellen.
Killer-T-cellen worden ook wel cytotoxische T-lymfocyten genoemd omdat ze, in tegenstelling tot de meeste immuuncellen, hun eigen cellen vernietigen in plaats van die welke lichaamsvreemd zijn. Dit is altijd nodig als een lichaamscel wordt aangevallen door een virus of een andere celparasiet of als een cel zodanig wordt veranderd dat het een kankercel kan worden. De T-killer-cel kan zich hechten aan bepaalde antigeenfragmenten die de geïnfecteerde cel op zijn oppervlak draagt en deze via verschillende mechanismen doden. Een bijzonder bekend voorbeeld is de introductie van een porie-eiwit, perforin, in het celmembraan. Hierdoor stroomt er water in de doelcel, waardoor deze barst. U kunt de geïnfecteerde cel ook op een gecontroleerde manier aanzetten tot zelfvernietiging.
Regulerende T-cellen hebben een remmende functie op de andere immuuncellen en zorgen er zo voor dat de immuunreactie niet verder opbouwt en snel weer kan afnemen. Ze spelen ook een grote rol tijdens de zwangerschap, omdat ze ervoor zorgen dat de cellen van de foetus, die uiteindelijk ook lichaamsvreemd zijn, niet worden aangevallen.
Net als de B-geheugencellen blijven T-geheugencellen lang bewaard en zorgen ze ook voor een snellere immuunrespons als de ziekteverwekker weer opduikt.
Natuurlijke killercellen
Natural killer-cellen of NK-cellen spelen een vergelijkbare rol als de T-killer-cellen, maar in tegenstelling tot de andere lymfocyten behoren ze niet tot het adaptieve maar tot het aangeboren immuunsysteem. Dat betekent dat ze permanent functioneel zijn zonder dat ze vooraf geactiveerd hoeven te worden. Het is echter moeilijk om hun reactie te reguleren. Niettemin behoren ze tot de lymfocyten, aangezien ze uit dezelfde voorlopercellen voortkomen.
Lees meer over het onderwerp.
- immuunsysteem
- Hoe kun je het immuunsysteem versterken?
Normale waarden van de lymfocyten
De concentratie lymfocyten fluctueert gedurende de dag en is afhankelijk van het tijdstip, stress, lichamelijke inspanning en andere factoren. Alleen als de lymfocyten boven de grenswaarden komen, spreekt men van een pathologische toename.
Om het aantal lymfocyten te bepalen, heb je een differentiële bloedtelling nodig, die deel uitmaakt van het grote bloedbeeld. Het aandeel lymfocyten in het totale aantal leukocyten (leukocyten = witte bloedcellen) moet tussen 25 en 40% liggen, wat overeenkomt met een concentratie van 1.500-5.000 / µl. Als de waarde daarboven ligt, spreekt men van lymfocytose, als deze eronder ligt, wordt het lymfocytopenie genoemd (ook wel lymfopenie genoemd) .Bij kleine kinderen kan de concentratie leukocyten aanzienlijk hoger zijn en kan het aandeel lymfocyten oplopen tot 50 %.
Lees meer over: Bloedbeeld
Wat kan de oorzaak zijn als de lymfocyten toenemen?
Infecties als oorzaak van een toename van lymfocyten
In de meeste gevallen duidt een verhoogd aantal lymfocyten (= lymfocytose) op een virale infectie, aangezien lymfocyten bijzonder geschikt zijn om ze te bestrijden. In principe is bij alle virusinfecties op zijn minst een licht verhoogde lymfocytconcentratie te verwachten.
Bovendien veroorzaken bepaalde bacteriële infecties zoals kinkhoest (kinkhoest, stokhoest), tuberculose (consumptie), syfilis, tyfus (enterische koorts, ouderlijke koorts) of brucellose (mediterrane koorts, malta-koorts) een kenmerkende toename van lymfocyten. Het aantal lymfocyten blijft zelfs bij chronische, d.w.z. langdurige kuren verhoogd.Andere parasieten zoals Toxoplasma gondii kunnen ook leiden tot een kortstondige toename van lymfocyten.
Lees meer over: Infectieziekten
Auto-immuunziekten
Er zijn echter ook ontstekingsziekten zonder infectie die leiden tot een verhoogd aantal lymfocyten, zoals B. de darmaandoeningen Morbus Crohn en colitis ulcerosa, evenals auto-immuunziekten zoals Morbus Graves, waarbij de lymfocyten antistoffen vormen tegen schildkliercellen, waarbij deze overdreven opgewonden raken, wat op zijn beurt het hormonale evenwicht verstoort. Sarcoïdose (de ziekte van Boeck), een bijzondere vorm van ontsteking die vooral vaak de longen aantast, kan ook leiden tot een toename van het aantal lymfocyten.
Meer informatie vind je hier: Sarcoid
Schildklier aandoening
Een verstoorde balans van schildklierhormonen, zoals in het geval van een overactieve schildklier (hyperthyreoïdie) of de ziekte van Addison (primaire bijnierinsufficiëntie), kan echter ook leiden tot een verhoogd aantal lymfocyten.
Mogelijk bent u ook geïnteresseerd in: de ziekte van Addison
Stijging van leukocyten als gevolg van tumorziekten
Bijzonder ernstige lymfocytose kan optreden bij bepaalde maligniteiten, d.w.z. kwaadaardige tumorcellen:
Bij chronische lymfatische leukemie (ALL) zijn het de voorlopercellen van de lymfocyten die zich door mutaties tot kankercellen hebben ontwikkeld. Het is de meest voorkomende vorm van leukemie in de westerse wereld. Omdat het vooral rond de leeftijd van 50 jaar voorkomt, wordt het ook wel "leeftijdsleukemie" genoemd.
Acute lymfoblastische leukemie ontstaat ook uit lymfocyt-voorlopercellen, maar gaat meestal gepaard met snelle degeneratie van het beenmerg, wat kan leiden tot bloedarmoede, omdat de andere bloedcellen zich niet goed kunnen ontwikkelen. Als resultaat kan in sommige gevallen geen verandering of zelfs een afname van het totale aantal leukocyten worden vastgesteld. Het abnormaal verhoogde aantal lymfocyten is alleen te zien in het differentiële bloedbeeld.
Omdat de gemuteerde lymfocyten bij beide ziekten meestal geen functie hebben, kan ondanks het toegenomen aantal worden aangenomen dat het immuunsysteem minder goed functioneert.
Bovendien kunnen andere kwaadaardige (kwaadaardige) tumoren die andere cellen van het lymfestelsel aantasten, lymfocytose veroorzaken, bijvoorbeeld Hodgkin-lymfoom (de ziekte van Hodgkin, lymfogranulomatose, lymfogranuloom), maar ook bepaalde non-Hodgkin-lymfomen.
Lees ook: Hodgkin-lymfoom net zo leukemie
Wat kan de oorzaak zijn als de lymfocyten laag zijn?
Lymfocytopenie treedt vaak op als gevolg van therapie en wordt in deze context niet als pathologisch beschouwd: dit komt vooral vaak voor bij behandeling met corticoïden, vooral cortison, en bij toediening van antilymfocytglobuline. Beide worden specifiek gebruikt om ontstekingsreacties te onderdrukken. Andere vormen van therapie die lymfocytdeficiëntie kunnen veroorzaken, zijn bestraling en chemotherapie, die beide worden gebruikt voor kankertherapie, maar die ook snel delende lichaamscellen kunnen aantasten, zoals de voorlopers van bloedcellen. Bovendien werd dit fenomeen waargenomen toen het medicijn ganciclovir werd toegediend, dat voornamelijk wordt gebruikt voor de behandeling van cytomegalovirus (CMV, humaan herpesvirus 5, HH5). Tijdens de behandeling met langgolvig UV-licht (UVA) wordt de natuurlijke stof psoraleen vaak gelijktijdig toegediend vanwege het fotosensibiliserende effect, dat ook een verlagend effect kan hebben op het aantal leukocyten.
Een andere mogelijke reden voor lymfocytopenie is eiwitarme ondervoeding of aanhoudende stress, waardoor de cortisolspiegel permanent kan stijgen (zie cortisontherapie). Daarnaast zijn er ook ziektebeelden met een organische oorzaak, zoals de ziekte van Cushing, die het bijniermerg stimuleert om verhoogd cortisol te produceren door een storing van de hypofyse (adenohypofyse). Bepaalde auto-immuunziekten zoals reumatoïde artritis, systemische lupus erythematosus (vlindermos) en exsudatieve (gastro) enteropathie (Gordon-syndroom) kunnen ook leiden tot lymfopenie.
Bij uremie hopen zich door een nierfunctiestoornis stoffen op in het bloed die bij gezonde mensen via de urine worden uitgescheiden. Dit leidt naast een aantal andere symptomen ook tot een verminderde leukocytfunctie.
Omdat een infectie met het HI-virus (humaan immunodeficiëntievirus, AIDS-triggers) vooral de T-helpercellen treft en vernietigt, valt ook hier een sterke daling van het aantal lymfocyten te verwachten.
Er zijn ook aangeboren oorzaken die vooral de ontwikkeling van lymfocyten beïnvloeden (lymfocytopoëse) en worden veroorzaakt door mutaties in de genen voor bepaalde enzymen. Deze omvatten de adenosinedeaminasedeficiëntie en de purinenucleosidefosforylasedeficiëntie, evenals het Wiskott-Aldrich-syndroom, dat voornamelijk de trombocyten (bloedplaatjes) treft vanwege de verminderde vorming van het cytoskelet, de lymfocytopenie en immunodeficiëntie ontwikkelen zich meestal pas in latere jaren. van het leven.
Bovendien kunnen bepaalde Hodgkin-lymfomen (de ziekte van Hodgkin, lymfogranulomatose, lymfogranuloma) en individuele non-Hodgkin-lymfomen, d.w.z. kanker van het gehele lymfestelsel, de ontwikkeling van lymfocyten belemmeren en bijgevolg hun aantal verminderen.
Lees ook: Myastenia gravis of HIV
Hoe veranderen de lymfocyten bij verkoudheid?
De alledaagse termen verkoudheid en griepachtige infectie staan voor een aantal verschillende, milde aandoeningen van de luchtwegen, die meestal worden veroorzaakt door virussen, maar soms ook door bacteriën.
Typerend voor bacteriële infecties is dat het totale aantal leukocyten toeneemt (= leukocytose), wat meestal ook de lymfocyten aantast. Bij virale infecties is het totale aantal leukocyten doorgaans lager (= leukopenie), wat vaak komt doordat het immuunsysteem de aanmaak van afweercellen niet kan bijhouden, maar bepaalde virussen kunnen het immuunsysteem ook direct remmen. Kenmerkend is echter dat het aantal lymfocyten stabiel blijft of zelfs toeneemt, aangezien deze bijzonder geschikt zijn voor de bestrijding van virale infecties en zich daarom bij voorkeur ontwikkelen uit de gewone stamcellen.
Hoe veranderen de lymfocyten bij HIV?
Het HI-virus (humaan immunodeficiëntievirus) valt cellen aan die een specifiek oppervlakte-eiwit hebben, het CD4 (cluster van differentiatie). Dit zijn voornamelijk de T-helpercellen, die worden vernietigd door de replicatie van het virus, waardoor het aantal lymfocyten drastisch afneemt (lymfopenie). Het verlies aan functionele T-helpercellen is groter dan het aantal geïnfecteerde cellen, zodat ook indirecte remmingsmechanismen een rol moeten spelen, die bijvoorbeeld de rijping van de lymfocyten beïnvloeden. Macrofagen (reuzenfobiecellen) worden ook aangevallen, hoewel deze niet tot de lymfocyten behoren en slechts een relatief klein deel afsterven.
In de allereerste fase, ongeveer 1-4 weken na infectie (primaire infectie), vertonen patiënten gedurende ongeveer een week vaak symptomen die lijken op verkoudheid. Het aantal leukocyten neemt hier echter meestal iets toe, terwijl het aantal lymfocyten afneemt. Dit wordt vaak gevolgd door een symptoomvrije periode waarin het aantal lymfocyten slechts zeer langzaam afneemt, stabiel blijft of zelfs normaliseert. Deze aandoening kan enkele jaren aanhouden en blijft vaak onopgemerkt totdat het, als het niet wordt behandeld, zich uiteindelijk tot AIDS ontwikkelt.
Meer informatie over hiv is te vinden hier.
Levensduur van de lymfocyten
De levensduur van lymfocyten kan heel verschillend zijn vanwege de verschillende taken: lymfocyten die nooit in contact komen met antigenen (lichaamsvreemde structuren) sterven na een paar dagen af, terwijl geactiveerde lymfocyten, bijvoorbeeld plasmacellen, ongeveer 4 weken kunnen overleven. De geheugencellen overleven het langst, omdat ze meerdere jaren kunnen overleven en zo bijdragen aan het immunologisch geheugen.
Volgens recentere bevindingen zijn er ook langlevende plasmacellen die ook na het afnemen van de infectie nog steeds geschikte antilichamen produceren en zo zorgen voor een stabiele antilichaamtiter (= verdunningsniveau).
Levenslange immuniteit wordt meestal alleen bereikt met levende vaccins, waarbij te verwachten is dat een uiterst klein, onschadelijk deel van het vaccin in het organisme achterblijft.
Wat is de transformatie-test van lymfocyten?
De lymfocyttransformatie-test (LTT) is een methode voor de detectie van speciale T-lymfocyten, die elk gespecialiseerd zijn in een bepaald antigeen (vreemd lichaamsfragment). Het is recentelijk voornamelijk gebruikt in de diagnostiek van immuunfuncties, maar ook in de allergologie voor het opsporen van allergieën voor bepaalde medicijnen of metalen, die zich pas na een vertraging manifesteren. Het wordt momenteel voornamelijk aanbevolen als aanvulling op de patch-test. Deze test is een provocatietest om te controleren op contactallergieën. Bovendien wordt momenteel controversieel gediscussieerd over de informatieve waarde als detectietest voor bepaalde pathogenen, zoals de ziekte van Lyme.
In de eerste stap van de lymfocyttransformatie-test worden de lymfocyten gescheiden van de andere bloedcellen door verschillende wasprocessen en centrifugatie (een proces dat de bloedbestanddelen afbreekt op basis van hun massa). De cellen worden vervolgens samen met het testantigeen enkele dagen aan hun lot overgelaten onder optimale groeiomstandigheden. Een controlemonster blijft zonder antigeen. 16 uur voor de evaluatie wordt radioactief gelabeld thymine, een bestanddeel van DNA, toegevoegd. Na het verstrijken van de tijd wordt vervolgens de radioactiviteit van de lymfocytcultuur gemeten en hieruit wordt een zogenaamde stimulatie-index berekend. Dit geeft informatie over of en hoe gevoelig de T-lymfocyten zijn voor het antigeen.
De test maakt gebruik van het feit dat geactiveerde T-cellen, die in toenemende mate voortkomen uit gesensibiliseerde geheugen-T-cellen, zichzelf omzetten of transformeren in reactie op het overeenkomstige antigeen. Daardoor delen ze ook, daarom moeten ze DNA opbouwen en dus steeds vaker het radioactieve thymine opnemen.
Typering van lymfocyten
Lymfocyttypering, ook wel immuunstatus of immunofenotypering genoemd, is een proces dat de vorming van verschillende oppervlakte-eiwitten, meestal zogenaamde CD-markers (Cluster of Differentiation), onderzoekt. Omdat deze eiwitten verschillen in de verschillende typen lymfocyten, kan een zogenaamd expressiepatroon van de oppervlakte-eiwitten worden gecreëerd door het gebruik van kunstmatig geproduceerde, kleurgecodeerde antilichamen. Hieruit kunnen conclusies worden getrokken over de verdeling van de verschillende typen, maar ook over de mate van differentiatie van de cellen. Deze methode is dus bijzonder geschikt voor de classificatie van leukemie, maar wordt ook gebruikt om bijvoorbeeld hiv-infecties te monitoren.
Mogelijk bent u ook geïnteresseerd in: Leukemie of HIV-infectie.
Lymfocyten in de urine
Het toegenomen aantal lymfocyten in de urine wordt lymfocyturie genoemd, wat vooral vaak voorkomt bij virale infecties, lymfomen en afstotingsreacties na niertransplantatie zonder toename van de andere immuuncellen.
In de meeste gevallen wordt echter alleen het aantal van alle leukocyten in de context van de urinestatus beschouwd, waarbij men pas aan een pathologische oorzaak zou denken vanaf een concentratie van meer dan 10 / µl. Dergelijke leukocyturie komt vaak voor in verband met een urineweginfectie, maar kan ook andere oorzaken hebben zoals prostaatontsteking, een reumatische aandoening of zwangerschap. Men spreekt dan van steriele leukocyturie, aangezien er naast het toegenomen aantal leukocyten geen bacterie gevonden kon worden.
Lymfocyten in de liquor
Het hersenvocht, d.w.z. het vocht waarin onze hersenen zwemmen, is relatief arm aan cellen, waarvan de T-lymfocyten echter de meerderheid uitmaken. Een concentratie van 3 / µl is hier normaal. Daarnaast zijn er ook geïsoleerde monocyten, de voorlopers van macrofagen ("reuzenfobie"). De aanwezigheid van andere bloedcellen wordt al als pathologisch beschouwd.
Als de bloed-liquor-barrière, die bepaalt welke stoffen uit het bloed in de liquor mogen passeren, intact blijft, nemen alleen deze twee celtypen dienovereenkomstig toe. Dit is bijvoorbeeld het geval bij meningitis (meningitis), borreliose of syfilis, maar ook bij infectievrije ziekten als multiple sclerose of bijzondere hersentumoren, en bij bepaalde hersenletsels.