Chemotherapie voor borstkanker
invoering
Er zijn verschillende therapiemogelijkheden voor patiënten met borstkanker.
Welk type therapie of welke combinatie van verschillende therapievormen het meest geschikt is voor de betreffende patiënt, varieert sterk en moet voor elk individueel geval afzonderlijk worden verduidelijkt.

In principe:
- chemotherapie
- Bestraling
- Hormoontherapie
en of - een operatie beschikbaar.
Welke therapie de arts kiest, hangt af van verschillende factoren, waaronder de leeftijd van de vrouw en het al dan niet hebben van haar laatste menstruatie, de tumorgrootte, bepaalde weefseleigenschappen van de tumor, de mate van uitzaaiing (uitzaaiing) van de tumor en de hormoonreceptorstatus. .
Lees hier meer over de Therapie voor borstkanker.
Soorten chemotherapie
Chemotherapie wordt op twee verschillende manieren gebruikt. Ofwel als onderdeel van een zogenaamde adjuvante of neoadjuvante therapie. Adjuvant betekent dat eerst de primaire therapie wordt gegeven, meestal een operatie, gevolgd door chemotherapie om recidieven te voorkomen.
Bij neoadjuvante therapie is het eerste dat wordt uitgevoerd chemotherapie om de tumor te verkleinen om zo betere kansen te hebben met de eigenlijke therapie, d.w.z. de operatie.
Wanneer heb je chemotherapie voor de operatie?
Chemotherapie voorafgaand aan de operatie wordt alleen in bepaalde gevallen uitgevoerd. Men spreekt van een "neoadjuvante chemotherapie". Het doel is hier ook om het lichaam te genezen van kanker. In deze gevallen is de tumor echter van zodanige aard of omvang dat een operatie met volledige verwijdering niet direct mogelijk is. De neoadjuvante chemotherapie moet daarom de tumor aanvallen en verkleinen, zodat de operatie gemakkelijker kan worden uitgevoerd.
Neoadjuvante chemotherapie kan ook nuttig zijn voor patiënten die hun borsten willen behouden. Hier kan de tumor voor de operatie worden gekrompen, zodat het volledig verwijderen van de borst niet meer nodig is.
Tegelijkertijd is aangetoond dat neoadjuvante chemotherapie het risico op terugval na de operatie verkleint. De chemo vóór de operatie kan kleine geïnfecteerde cellen elimineren voordat deze zich verder verspreidt. Het proces is vergelijkbaar met postoperatieve chemotherapie. Ook hier worden verschillende chemotherapeutica gecombineerd, die in verschillende cycli met pauzes worden toegediend.
Wanneer krijgt u chemotherapie na de operatie?
Chemotherapie na de operatie wordt ook wel 'adjuvante chemotherapie"aangewezen. Adjuvant betekent "ondersteunend". Het wordt gebruikt na een succesvolle operatie om resterende kankercellen die onopgemerkt zijn gebleven in het lichaam op te sporen en te bestrijden.
Zelfs als de tumor volledig voor het menselijk oog is verwijderd, blijven individuele geïnfecteerde cellen lokaal in het weefsel, in het lymfestelsel of in de bloedsomloop en kunnen ze zich nestelen en Metastasen (Dochter tumoren).
Lees hier meer over op: Metastase bij borstkanker
Chemotherapie bestrijdt deze overgebleven cellen in het hele lichaam zo goed mogelijk en verhoogt zo de statistische overlevingskans merkbaar.
Bij het begin van de chemotherapie moeten de tumorcellen zorgvuldig worden geanalyseerd om de meest geschikte remedie voor hen te vinden en om de resterende lichaamscellen te sparen. Omdat chemotherapeutische middelen altijd werken tegen gezonde cellen in het lichaam, treden de typische bijwerkingen van chemotherapie op.
Verschillende onderzoeken hebben aangetoond dat adjuvante chemotherapie het risico op terugval aanzienlijk kan verminderen.
Wanneer kan ik chemotherapie voor borstkanker vermijden?
Het gebruik van chemotherapie is gebaseerd op grote wetenschappelijke studies die de kansen op overleving en herstel hebben onderzocht door middel van verschillende therapeutische maatregelen. Chemotherapie heeft daardoor in zeer veel gevallen een positief effect op de kans op herstel.
Chemotherapie kan alleen achterwege worden gelaten bij patiënten met een zeer vroeg stadium van borstkanker zonder enige uitzaaiing naar organen of lymfeklieren en die een succesvolle operatie hebben ondergaan.
Er zijn ook bepaalde eigenschappen van de tumor. Na verwijdering kan dit worden onderzocht voor bepaalde celstructuren, die onder andere invloed hebben op de zogenaamde "recidiefkans", dat wil zeggen de kans op een terugval na verwijdering van de tumor.
Lees ook: Herhaling van borstkanker
Deze celstructuren beïnvloeden ook de therapie en het exacte type chemotherapeutisch middel. De leeftijd van de getroffen persoon heeft ook invloed op de therapiebeslissing. Jonge vrouwen kunnen door chemotherapie langdurige vruchtbaarheidscomplicaties krijgen.
In ons artikel leest u meer over deze celstructuren en hoe ze eruit gehaald kunnen worden Weefselmonsters bij borstkanker.
Hoe lang duurt chemotherapie bij borstkanker?
Er zijn verschillende vormen van chemotherapie die worden gebruikt om borstkanker te behandelen. Ze hebben allemaal verschillende doelen en worden op verschillende tijdstippen ingezet.
De meest voorkomende en typische chemotherapie begint direct na de operatie. De duur kan variëren, maar wordt meestal binnen maximaal 15 weken uitgevoerd.
De duur varieert met
- de toestand van de patiënt,
- de dosis chemotherapie,
- het aantal verschillende geschenken ('cycli')
- en de pauzes ertussen.
De chemotherapie na de operatie omvat ongeveer 4-6 cycli. Een cyclus bevat een bepaalde dosis medicatie die binnen een dag of enkele dagen aan de patiënt wordt afgegeven. Daarna volgt een pauze, waarin de behandeling ingaat en het lichaam kan herstellen van de bijwerkingen.
Dit kan dagen tot weken duren en helpt het lichaam te herstellen van de ontberingen van de therapie.
Sommige cytostatica (geneesmiddelen die celgroei remmen) werken alleen op kankercellen die zich in een bepaalde fase van hun ontwikkeling bevinden. Ook hier is de cyclusbehandeling een voordeel, aangezien het de kans vergroot dat de tumor in de juiste fase "gevangen" wordt.
Chemotherapie wordt meestal toegediend via de aderen (intraveneus, i.v.) beheerd, waarvoor het creëren van een poort nuttig kan zijn. Varianten met chemotherapie als tablet zijn tegenwoordig ook mogelijk.
Afhankelijk van het succes van de therapie, de gezondheidstoestand van de patiënt en de ernst van de bijwerkingen, kan chemotherapie ook poliklinisch worden uitgevoerd. Dit betekent dat patiënten tijdens de pauze tussen cycli naar huis mogen.
Lees ook ons artikel daarover Kans op herstel bij borstkanker
Wat zijn de kansen op succes van chemotherapie?
Het doel van chemotherapie is om cellen die na de operatie in de tumor achterblijven te elimineren en zo de kans op herstel te vergroten. Statistisch gezien kan chemotherapie de werkelijke levensduur en overlevingskans verlengen, daarom wordt het nog steeds aanbevolen bij de behandeling. De individuele keuze voor of tegen chemotherapie moet nog steeds afhankelijk worden gemaakt van persoonlijke factoren.
Verschillende soorten borstkanker kunnen heel verschillend reageren op chemotherapie. Sommige celvarianten zijn bijna resistent tegen de gebruikelijke medicijnen. Voor dit doel worden de cellen zorgvuldig geanalyseerd voordat de therapie begint. Bij de beslissing moet ook rekening worden gehouden met individuele wensen.
Zelfs als chemotherapie de kans op genezing met enkele procenten verhoogt, zijn de bijwerkingen van chemotherapie voor sommige patiënten reden genoeg om de therapie niet uit te voeren.
In ons artikel vind je ook meer informatie over de kansen op genezing van borstkanker Prognose bij borstkanker
Toediening van geneesmiddelen voor chemotherapie
De cytotoxische geneesmiddelen worden gewoonlijk in een ader toegediend, d.w.z. door middel van een infuus. Hierdoor kunnen ze goed in het bloed en dus door het lichaam worden verdeeld en ook tumorcellen doden waar ze nog niet ontdekt zijn.
Sommige preparaten zijn ook in tabletvorm verkrijgbaar. Deze orale inname heeft het voordeel dat patiënten de frequente reis naar het ziekenhuis en invasieve ingrepen aan de aderen worden bespaard, maar huidige studies suggereren dat therapie met alleen orale cytostatica niet zo effectief is als infusietherapie.
Omdat de chemotherapiemedicijnen vaak medicijnen zijn die de perifere aderen sterk irriteren, krijgt de patiënt vaak een zogenaamde PORT.
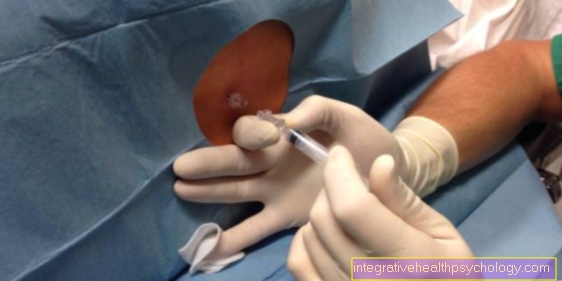
Wat is een poort?
Een poort is een centrale veneuze toegang die operatief kan worden gecreëerd, vooral voor kanker maar ook voor andere chronische ziekten. De poort heeft een kleine kamer die onder de huid ligt en kan worden gebruikt voor snelle infusies, medicatie of bloedafname.
Bij korte ziekenhuisverblijven kan een normale centraal veneuze katheter, een zogenaamde "CVC", worden ingebracht. Dit verhoogt het risico op infectie na meer dan 10 dagen en de verbindingen bevinden zich buiten het lichaam, daarom is het onpraktisch voor langdurig gebruik.
Lees hier meer over op: Centraal veneuze katheter
De aanleg van de haven is moeilijker, maar de haven kan meerdere jaren worden gebruikt. In uitzonderlijke gevallen blijft de haven maximaal vijf jaar in het lichaam.
Elke keer dat een patiënt in het ziekenhuis wordt opgenomen, kan de poort door de huid worden gestoken en voortaan worden gebruikt voor bloedafname, infusies en chemotherapie. Omdat de poort zich onder de huid bevindt, worden complicaties verminderd. In zeldzame gevallen kunnen echter infecties of trombose van de poort en de kamer optreden. Verwondingen aan het borstvlies of de longen kunnen ook optreden wanneer de poort wordt gemaakt of verwijderd.
In het algemeen zorgt het poortsysteem er echter voor dat een snelle en goede veneuze toegang altijd mogelijk is en dat medicatie veilig en gemakkelijk kan worden toegediend in noodgevallen of tijdens chemotherapie.
Lees meer over dit onderwerp op: haven
Bijwerkingen van chemotherapie
Er zijn veel bijwerkingen verbonden aan chemotherapie, maar kunnen nu relatief goed worden beheerd met verschillende medicijnen.
Omdat de cytostatica niet volledig specifiek zijn voor tumorcellen, beschadigen ze altijd het eigen weefsel van het lichaam, vooral die cellen die zich, net als kankercellen, snel delen. Deze omvatten haarcellen, waardoor patiënten last hebben van haaruitval, cellen van het maagdarmkanaal, die vaak leiden tot misselijkheid, diarree en braken, en cellen van het afweersysteem van het lichaam, waardoor de getroffenen vatbaarder worden voor infecties. Als preventieve maatregel wordt altijd een medicijn tegen braken en misselijkheid gegeven, zoals Ondansetron.
Daarnaast zijn er niet-specifieke klachten, zoals verminderde concentratie, vermoeidheid en uitputting of verminderde eetlust. Deze bijwerkingen kunnen direct na de therapie of zelfs dagen of maanden later optreden en zijn meestal slechts tijdelijk.
Of en zo ja, welke bijwerkingen optreden, verschilt van patiënt tot patiënt en is van tevoren moeilijk te voorspellen.
Lees hier meer over op onze website Bijwerkingen van chemotherapie bij borstkanker.
Haaruitval
Haaruitval is een bijwerking die bij bijna alle chemotherapiebehandelingen kan worden verwacht. De haaruitval laat ook zien dat de chemotherapie werkt. De meeste geneesmiddelen voor chemotherapie zijn gericht op cellen die zich snel delen en zich vermenigvuldigen. Naast kankercellen, die vaak bijzonder snel groeien door defecten in de celdeling, worden ook haarwortelcellen aangetast.
Ook de bloedvormende cellen en immuuncellen kunnen worden aangetast, omdat deze zich net zo snel delen. Na de behandeling herstellen de haarwortelcellen zich en keert de normale haargroei terug.
Lees ook: Haargroei na chemotherapie
Wat kunnen de langetermijneffecten van chemotherapie zijn?
Naast de typische bijwerkingen zoals haaruitval, braken en verhoogde vatbaarheid voor infecties, kunnen ook langdurige complicaties optreden.
Met name bij jonge vrouwen moeten bepaalde langetermijnrisico's worden afgewogen. Als de vrouw kinderen wil krijgen, moet ze worden geïnformeerd over mogelijke schade aan de eierstokken en beperkingen in de vruchtbaarheid. Na chemotherapie kan de menstruatiecyclus helemaal stoppen en kan de menopauze eerder optreden.
Verdere langetermijneffecten zijn ook afhankelijk van het individuele chemotherapeutische middel. Verschillende stoffen kunnen tijdens de zwangerschap zeer schadelijk zijn of zelfs het hart aanvallen en de hartspier beschadigen. De medicatie kan zelden bloedkanker veroorzaken door de bloedvormende cellen te veranderen.
Lees hier meer over op: Bijwerkingen van chemotherapie bij borstkanker
Polyneuropathie
Een zeldzame langetermijncomplicatie van chemotherapie is de ontwikkeling van één Polyneuropathie, d.w.z. schade aan verschillende zenuwen. Typische geneesmiddelen voor chemotherapie die dit kunnen veroorzaken, zijn Capecitabine en Taxanen.
Ze kunnen de zenuwen buiten de hersenen aanvallen en beschadigen. De schade kan in eerste instantie leiden tot tintelingen, sensorische stoornissen en gevoelloosheid in de armen en benen. Later kan zelfs volledige verlamming van de spieren in de extremiteiten optreden.
Lees hierover ons hoofdartikel Polyneuropathie
Cytostatica
Het doel van chemotherapie is om zoveel mogelijk kankercellen in het lichaam te doden en tegelijkertijd het eigen lichaamsweefsel zo goed mogelijk te beschermen. De geneesmiddelen die worden gebruikt bij chemotherapie bij borstkanker worden cytostatica genoemd.
Lees ook ons artikel voor meer informatie over cytostatica Cytostatica!
Groepen cytostatica
Er zijn heel veel verschillende groepen cytostatica, die allemaal verschillende uitgangspunten hebben. Wat ze echter allemaal gemeen hebben, is dat ze voorkomen dat tumorcellen zich vermenigvuldigen. Helaas kunnen de meeste van deze geneesmiddelen niet voldoende differentiëren tussen kankercellen en somatische cellen en vallen daarom in het algemeen snel delende cellen aan, wat de meeste bijwerkingen van therapie met cytostatica is.
Twee groepen cytostatica zijn bijzonder populair bij borstkanker:
- Anthracyclines en
- Taxanen.
Anthracyclines verstoren de structuur van het DNA van de tumorcellen en beschadigen zo hun genetische informatie. Daardoor kan de cel niet meer goed delen.
Voorbeelden hiervan zijn de medicijnen Doxorubicine en Epirubicine.
Taxanen worden meestal toegediend als er metastasen zijn gevonden in de lymfeklieren van de oksel, vaak naast de anthracyclines.
Ook zij komen tussen in het delingsproces van kankercellen. Dit komt doordat de zogenaamde celspindels worden verstoord in hun taak om tijdens de celdeling het genetisch materiaal eerlijk tussen de twee dochtercellen te verdelen. Bovendien beschadigen ze direct het genoom en de celwand van de tumor. Belangrijke vertegenwoordigers van deze groep zijn paclitaxel en docetaxel.
Lees ook onze pagina Stoffen die worden gebruikt bij chemotherapie.
Mono- of combinatietherapie
Vaak worden verschillende cytostatica in therapie gecombineerd om de borstkanker zo hard mogelijk aan te pakken. Dit betekent echter ook een hogere belasting van de rest van het lichaam van de patiënt.
Om deze reden wordt, vooral bij tumoren in een vergevorderd stadium, soms gekozen voor monotherapie, d.w.z. therapie met slechts één actief ingrediënt, om ervoor te zorgen dat de rest van het lichaam gespaard blijft.



.jpg)


.jpg)
















.jpg)