Therapie voor COPD
Therapie-opties
De therapie van COPD bestaat uit de volgende maatregelen en moet individueel worden aangepast.
- Voorkom dat noxae wordt geactiveerd
- Medicatie
- Zuurstoftherapie en ademhalingsapparatuur
- nachtademhalingsapparatuur
- Ademhalingsoefeningen
- Profylaxe van infectie

Vermijd schadelijke stoffen
Bij therapie is het erg belangrijk om de triggerende factoren voor COPD te vinden en, indien mogelijk, te elimineren. Meestal betekent dit dat mensen moeten stoppen met roken om de progressie van COPD te vertragen. Dit veronderstelt een actieve bereidheid tot samenwerking (compliance) met de betrokkene.
Lees hier meer over onder Hoe te stoppen met roken
Medische therapie
Omdat bij COPD (chronische obstructieve longziekte) de diameter van de bronchiën wordt verkleind, is ademen ook moeilijker omdat de weerstand in de luchtwegen wordt verhoogd. Om deze weerstand te verminderen, probeert men met medicatie de bronchiën te verwijden.
Enerzijds gebeurt dit door middel van snel en kortwerkende inhaleerbare medicijnen, die zich binden aan zeer specifieke receptoren van het vegetatieve zenuwstelsel (ß2-receptoren van het sympathische zenuwstelsel) en zo de bronchiën uitbreiden. Deze medicijnen bevatten stoffen zoals salbutamol of fenoterol (ß2 sympathicomimetica) en dienen om acute kortademigheid te onderdrukken.
Omdat het autonome zenuwstelsel uit twee delen bestaat (sympathisch en parasympathisch) en een grote rol speelt bij de ademhaling, kan ook een stof worden toegediend die de tweede component van het vegetatieve zenuwstelsel, het parasympathische, aantast. Ipratropium behoort tot deze klasse van stoffen (Parasympatholytisch middel), die ook wordt ingeademd en een kort effect heeft. Om een langer effect te bereiken, kunnen stoffen zoals tiotropium (behoort tot de parasympatholytica) en salmeterol of formoterol (behoren tot de ß2-sympathicomimetica) en wordt gewoonlijk twee keer per dag ingeademd.
Lees meer over het onderwerp: Geneesmiddelen voor COPD
Wat doet cortisone?
Cortison is een grote groep ontstekingsremmende medicijnen. Ze remmen chronische ontstekingen in de luchtwegen en voorkomen zo acute opflakkeringen (Exacerbaties) vooraan.
De cortisonen die bij COPD-therapie worden gebruikt, worden genoemd Budenoside, Beclometason en Fluticason aangewezen. Ze verschillen qua werking niet van cortison, maar hebben als voordeel dat hun bijwerkingenprofiel beduidend lager is, aangezien ze bijna uitsluitend in de luchtwegen werken. Ze worden voornamelijk gebruikt bij gevorderde COPD (GOLD-stadium C / D) en bij acute verslechtering (Verergering) gebruikt.
De bovenstaande voorbereidingen worden genomen met behulp van sprays. Door de sprays diep in te ademen, komt het actieve ingrediënt rechtstreeks in de luchtwegen.
Cortison vertoont vaak slechts een beperkte effectiviteit bij COPD (in tegenstelling tot bronchiale astma). Daarom wordt aanbevolen het preparaat stop te zetten als er geen respons is of als de symptomen niet verbeteren. Langdurig gebruik van cortison in de luchtwegen verhoogt het risico op longontsteking aanzienlijk.
Lees hier meer over onder
- Cortison-spray
- Effecten van cortison
- Bijwerkingen van cortison
Bronchodilatoren
De luchtwegen (luchtpijp, bronchiën) zijn omgeven door gladde spieren. Deze spieren worden geïnnerveerd door het autonome zenuwstelsel (sympathisch, parasympathisch). Terwijl het sympathische zenuwstelsel de luchtwegen vergroot (bijvoorbeeld tijdens inspanning of stressvolle situaties) door de gladde spieren te ontspannen, leidt het sympathische zenuwstelsel tot een vernauwing van de luchtwegen door het samentrekken van de spieren.
Dit werkingsmechanisme wordt gebruikt bij medicamenteuze behandeling voor COPD. Het komt door activering van het sympathische zenuwstelsel (bèta-2-sympathicomimetica) en door het parasympathische zenuwstelsel te remmen (Anticholinergica of parasympatholytica) tot vergroting van de luchtwegen (Bronchodilatatie). Om deze reden worden deze groepen medicijnen ook wel bronchodilatoren genoemd.
Beta-2-sympathicomimetica
Bèta-2-sympathicomimetica leiden tot een uitbreiding van de luchtwegen door zich te binden aan bèta-2-receptoren van het sympathische zenuwstelsel. Er wordt onderscheid gemaakt tussen kortwerkende en langwerkende preparaten.
Aan de kortwerkende (SA = kortwerkend) Geneesmiddelen zijn onder meer salbutamol en fenoterol, terwijl salmeterol, formoterol en indaceterol de langwerkende (LA = langwerkend) kan worden toegeschreven.
De kortwerkende bèta-2-sympathicomimetica worden gebruikt als verlichtende medicatie in het geval van een acute verergering van COPD (Verergering). De langwerkende bèta-2-sympathicomimetica worden daarentegen gebruikt voor langdurige therapie van COPD. Afhankelijk van de GOLD-fase bestaat de therapie uit één of een combinatie van meerdere preparaten.
Anticholinergica
Anticholinergica remmen de parasympathische receptoren en zorgen ervoor dat de luchtwegen verwijden.Ook hier wordt onderscheid gemaakt tussen kortwerkende en langwerkende preparaten.
Het meest voorgeschreven kortwerkende (SA) preparaat is ipratropiumbromide. Dit wordt gebruikt als verlichtende medicatie voor acuut verslechterende COPD (Verergering) gebruikt.
Een langwerkend (LA) anticholinergicum is tiotropiumbromide. Dit wordt gebruikt voor langdurige COPD-therapie. Afhankelijk van de GOLD-fase bestaat de therapie uit één of een combinatie van meerdere preparaten.
Lees hier meer over onder
- Anticholinergica
- Berodual®
Theofylline
Theofylline is een veelgebruikt alternatief voor luchtwegverwijders en cortison, vooral als de symptomen niet verbeteren of als COPD vergevorderd is. Bovendien kan het worden gebruikt bij de meest ernstige ademnood als onderdeel van een verergerde COPD.
Theofylline remt ontstekingen in de luchtwegen en verwijdt de luchtwegen door de gladde spieren te ontspannen.
Bovendien vertoont theofylline ook tal van bijwerkingen vanwege de niet-specifieke remming van verschillende enzymen en receptoren. Naast interne onrust bij slapeloosheid en toevallen worden ook hartritmestoornissen en klachten in het maagdarmkanaal beschreven. Theofylline mag daarom in geen geval worden gebruikt bij acute hartaandoeningen (bijv. Een recente hartaanval, hartritmestoornissen).
Lees hier meer over onder Theofylline
Fosfodiësterase-4 (PDE-4) -remmer
Een ander alternatief voor de hierboven beschreven bronchodilatoren en cortison is de werkzame stof roflumilast In tegenstelling tot theofylline remt roflumilast specifiek slechts één enzym in het lichaam (fosfodiësterase-4). Als gevolg hiervan is er minder afgifte van inflammatoire boodschappersubstanties in de luchtwegen, wat de immigratie van verdere ontstekingscellen remt.
Roflumilast is vooral nuttig in geval van terugkerende opflakkeringen (Exacerbaties) geïndexeerd. Het wordt vaak gecombineerd met langwerkende bèta-2-sympathicomimetica. Omdat het enzym (fosfodiësterase-4) niet alleen in de luchtwegen wordt aangetroffen, kan het tot zeer ernstige bijwerkingen leiden (misselijkheid, diarree, buikpijn).
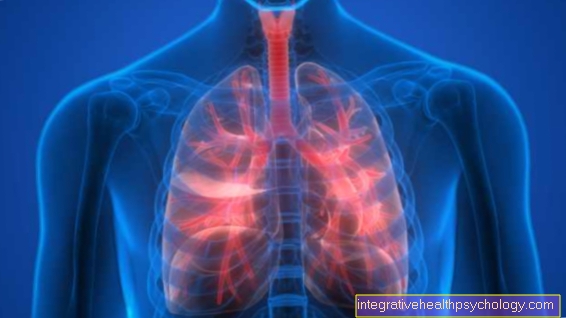
Zuurstof en ademhalingsapparatuur
In sommige gevallen kan zuurstoftherapie aangewezen zijn. Getroffenen krijgen zuurstof via een nasogastrische buis, wat ook thuis kan worden gedaan.
Ademhalingsmaskers die 's nachts worden gedragen, moeten de rust tijdens de slaap bevorderen. Een apparaat zorgt voor een regelmatige, voldoende ademhaling met voldoende zuurstoftoevoer.
Wanneer heb je zuurstof nodig?
De toediening van zuurstof is niet gebaseerd op de stadiëring van COPD (GOLD-stadia). In plaats daarvan hangt het af van de zuurstofverzadiging (sO2-waarde) in het bloed. Dit geeft aan welk percentage van het bloed verzadigd is met zuurstof, dat wil zeggen hoeveel zuurstof er door het bloed in het menselijk lichaam wordt verdeeld. Meestal is deze waarde meer dan 95%.
Bij zeer ernstige COPD kan het slijm in de luchtwegen leiden tot een lagere zuurstofverzadiging in het bloed. De geneesmiddelen die als onderdeel van COPD-therapie worden toegediend, kunnen de luchtwegen niet voldoende verwijden om voor voldoende zuurstoftoevoer te zorgen. De patiënt kan alleen voldoende zuurstof opnemen door diep in en uit te ademen. Bij inspanning zijn er toenemende ademhalingsmoeilijkheden. Om deze redenen wordt de toediening van zuurstof vervolgens noodzakelijk. Dit kan tegelijkertijd de ademhalingsspieren ontlasten.
Met behulp van zuurstof kunnen de mobiliteit en kwaliteit van leven van de patiënt vaak weer worden verbeterd. Hierdoor kunnen zowel uitgebreide, zelfstandige zorg als lange afstanden worden afgelegd.
Wat is het nut van fysiotherapie?
Naast medicamenteuze therapie wordt fysiotherapie aanbevolen voor COPD. Dit hangt af van de individuele ernst en de symptomen van COPD. Het versterkt de ademhalingsspieren, mobiliseert het slijm in de longen, verlicht hoestaanvallen en optimaliseert de effectiviteit van COPD-medicijnen.
Een veel voorkomend onderdeel van fysiotherapie is ademhalingstraining of ademhalingsfysiotherapie, zogenaamde PEP-systemen (positieve expiratoire druk) genereren overdruk in de longen, waardoor het vastzittende slijm in de luchtwegen kan loskomen. Ademhalingstraining met behulp van deze PEP-systemen kan ook vanuit huis worden uitgevoerd.
Wat brengt longsport?
Longsporten omvatten alle ademhalingstraining om de mobiliteit en kwaliteit van leven bij COPD te verbeteren. Regelmatige lichaamsbeweging versterkt de ademhalingsspieren, waardoor u dieper kunt in- en uitademen en het lichaam van meer zuurstof kunt voorzien. Bovendien kan door het aanleren van speciale ademhalingstechnieken (bijv. Liprem), longcollaps tijdens het uitademen voorkomen worden en kan ademen mogelijk gemaakt worden zonder kortademigheid. Ten slotte kan het leren hoe u het slijm effectief en voorzichtig ophoest, ook de luchtwegen vrijmaken.
Ademhalingsoefeningen
Om de spieren te versterken moeten ademhalingsoefeningen worden uitgevoerd.
Dit omvat oefeningen zoals de gedoseerde liprem. Na het inademen adem je weer uit tegen een weerstand die ontstaat door bijna gesloten lippen. De druk in de luchtwegen wordt verhoogd en gaat zo een vernauwing en ineenstorting van de luchtwegen tegen. Het dient om de ademhalingsspieren te versterken, alle longgebieden te ventileren en slijm te mobiliseren.
Meer hierover: Ademhalingsoefeningen voor COPD
Profylaxe van infectie
Omdat COPD-patiënten vatbaar zijn voor infecties, kunnen vooral van de luchtwegen als profylaxe worden gebruikt Vaccinaties bijv. tegen de griep (Influenza) of tegen bacteriën (bijv. Pneumokokken) moet worden weergegeven.
Waartegen moet worden ingeënt?
Door de chronische ontsteking in de luchtwegen hebben COPD-patiënten een verhoogd risico op longinfecties. Een van de redenen hiervoor is dat de chronische ontsteking de trilharen in de luchtwegen vernietigt, die, als onderdeel van het immuunsysteem, ziektekiemen moeten afweren en verwijderen.
Om deze reden worden regelmatige vaccinaties aanbevolen door de Standing Vaccination Commission (STIKO). Naast de jaarlijkse griepvaccinatie (tegen influenzavirussen) dient de patiënt ook eenmalig te worden gevaccineerd tegen pneumokokken (pathogenen die longontsteking veroorzaken). Afhankelijk van de ernst van de COPD kunnen aanvullende vaccinaties nodig zijn.
Lees hier meer over onder
- De griepvaccinatie
- Vaccinatie tegen longontsteking
Wat doet een kuur voor mij?
Als onderdeel van een genezing kunnen zowel poliklinische als intramurale revalidatiemaatregelen worden genomen om COPD-symptomen te verlichten. De kwaliteit van leven en mobiliteit van een patiënt kan worden verbeterd. Naast reguliere fysiotherapie (lichamelijke activiteit, ademhalingsfysiotherapie) kunnen ook gerichte ademhalingstraining en regelmatige pekelinhalaties (zoutoplossingen) en drainageopslag plaatsvinden. Al met al kan de veerkracht van de patiënt weer worden vergroot en kunnen de beperkingen in het dagelijks leven als gevolg van COPD worden geminimaliseerd.
Complicaties
COPD blijft vorderen. Deze progressie hangt sterk af van de medewerking van de betrokken persoon. In de loop hiervan kan longemfyseem of overmatige inflatie van de longen, om zo te zeggen, ontstaan. Het hart wordt ook blootgesteld aan verhoogde stress. Het resultaat is een verhoogde bloeddruk (hoge bloeddruk) in de bloedvaten die de longen voeden (pulmonale hypertensie) en uiteindelijk rechterhartfalen (rechterhartfalen).
Het rechterhartfalen leidt in het verdere verloop tot een verhoogde linkerhartbelasting en uiteindelijk tot een algehele zwakte van het hart (globaal hartfalen).
De complicaties omvatten ook die van roken. Roken geeft een verhoogd risico op een kwaadaardige tumor en bovendien beschadigt roken de bloedvaten. Beroerte, hartaanval of nierfalen (Nierfalen) zijn slechts enkele van de gevolgen.
Lees meer over het onderwerp: Superinfectie
voorspelling
Als de waarde van de capaciteit van één seconde slechts 25% is (d.w.z. als slechts een kwart van het volume binnen één seconde kan worden uitgeademd, wat een gezond persoon uitademt), is de prognose ongunstig omdat er meestal sprake is van hartinsufficiëntie (Juist hartfalen). Van de getroffenen leeft slechts 35% na 5 jaar nog.
Lees meer over het onderwerp op: Levensverwachting bij COPD