transplantatie
definitie
De transplantatie van organisch materiaal wordt transplantatie genoemd. Dit kunnen organen zijn, maar ook andere cellen of weefsels, zoals de huid, of hele lichaamsdelen. De transplantatie kan van de patiënt zelf komen of van een andere persoon. Er wordt onderscheid gemaakt tussen donatie bij leven en postmortale orgaandonatie, waarbij donatie bij leven alleen van naaste familieleden is toegestaan.

Een transplantatie is nodig als het betreffende orgaan onherstelbaar onbruikbaar is. Voor patiënten voor wie dit geldt, is een transplantatie vaak de enige kans om te overleven.
Er is duidelijk meer behoefte aan donororganen dan aan beschikbare organendaarom moet duidelijk worden geregeld hoe de donororganen worden verdeeld. In Duitsland wordt dit ondersteund door de Transplant Act gereguleerd. Om een donororgaan te ontvangen, moet de patiënt op een wachtlijst worden geplaatst door de behandelende arts. Afhankelijk van de urgentie en de kans op succes worden de rangen en daarmee de donororganen toegewezen. Er zijn verschillende organisaties in Europa die in heel Europa bemiddelen bij postmortale donororganen.
Er is er een in Duitsland Orgaandonatie kaart. Dit geeft u de mogelijkheid om voor uw overlijden te beslissen of u als donor wilt optreden of een orgaanverwijdering wilt weigeren.
Na een succesvol uitgevoerde orgaantransplantatiemoet de patiënt regelmatig bepaalde medicijnen nemen, zogenaamde Immunosuppressiva, via de ene Afwijzingsreactie wordt onderdrukt.
Waar moet op worden gelet?
Na de transplantatie is het vereist dat regelmatige vervolgafspraken Wees gerespecteerd. Deze dienen om mogelijke late effecten of reacties te identificeren en er iets aan te doen. Direct na de operatie is het belangrijk dat de arts de patiënt vertelt hoe hij zich in het dagelijks leven bij de transplantatie moet gedragen en welke Medicatie moet u ze regelmatig innemen. Dit omvat vooral immunosuppressivadie ervoor zorgen dat het transplantaat functioneel blijft en niet wordt afgestoten door de eigen afweerreactie van het lichaam. Door regelmatige controles de medicatie kan optimaal worden aangepast.
Door deze immunosuppressieve therapie kan de onderdrukt de afweer van het lichaam tegen infecties. Dit is de reden waarom ontvangers van transplantaten speciaal zijn vatbaar voor bacteriële en virale ziekten. Direct na de operatie is het belangrijk ervoor te zorgen dat de vers geopereerde zo goed mogelijk tegen ziektekiemen wordt beschermd. Een gebitsbeschermer om overdracht van bacteriën door druppelinfectie te voorkomen, is nuttig. Als er tekenen van een infectie optreden, moet onmiddellijk een arts worden geraadpleegd, aangezien deze zeer ernstig kunnen zijn voor de patiënt.
Immunosuppressiva
EEN medische therapie met immunosuppressiva is na elke transplantatie verplicht. Deze medicijnen het afweersysteem van het lichaam onderdrukken. Het immuunsysteem is verantwoordelijk voor het herkennen van vreemde lichamen en het ondernemen van actieve actie ertegen. In het geval van bacteriën of virussen is dit ook verstandig en nuttig. Het getransplanteerde orgaan is echter ook een vreemd lichaam en wordt als een orgaan behandeld door het immuunsysteem. Zonder verdere actie zou het donororgaan worden vernietigd worden. Om dit te voorkomen remt het immuunsysteem het eigen afweersysteem van het lichaam en is het niet gericht tegen het getransplanteerde orgaan.
Het nadeel is dat het immuunsysteem dan verandert ook niet langer tegen andere vreemde lichamenhoe bacteriën uitlijnen. Dit zijn dus de patiënten die immunosuppressiva gebruiken zeer vatbaar voor bacteriële en virale infecties, evenals voor schimmelziekten. U dient uzelf tegen ziektekiemen te beschermen, vooral direct na de ingreep.
Er zijn verschillende medicijnen die worden gebruikt voor immunosuppressie. Ze krijgen de hoogste dosering in de periode direct na de orgaantransplantatie, omdat de kans op transplantaatafstoting dan het grootst is.
Risico's
Afhankelijk van de grootte en de lengte van de chirurgische ingreep bestaat het risico dat tijdens en na de operatie Bloeden optreden. Vaak moeten de chirurgen bij een orgaantransplantatie grote bloedvaten doorsnijden en deze aan het nieuwe orgaan naaien. Bovendien is het risico een infectie verhoogd.
Na de transplantatie is er één risico Afstoting van organen door het eigen afweersysteem van het lichaam. Dit gebeurt wanneer de immuuncellen het getransplanteerde orgaan als een vreemd lichaam herkennen en het vernietigen. Hierdoor is een immunosuppressieve therapie is erg belangrijkom het immuunsysteem te verzwakken. Een dergelijke afstoting kan optreden direct na de operatie, een paar weken later of zelfs jaren na de transplantatie.
Bij een levende donatie bestaat ook het risico dat een gezond persoon wordt blootgesteld aan een risicosituatie, namelijk de operatie, en kunnen er complicaties optreden tijdens of na de ingreep.
Soorten transplantaties
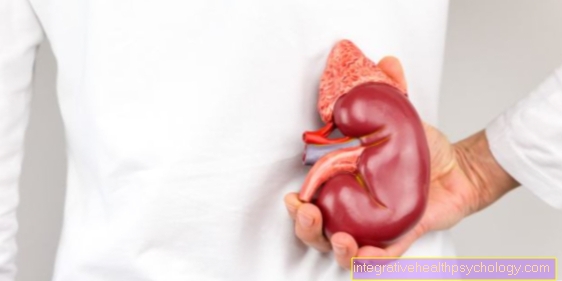
Niertransplantatie
Bij a Niertransplantatie een donornier wordt geïmplanteerd bij een patiënt met een nierziekte. Dit is nodig wanneer beide nieren van de zieke persoon falen. Dit kan het geval zijn door verschillende ziekten. Inclusief Suikerziekte, Glomerulonefritis, Gekrompen of cyste nieren, ernstige weefselschade door urineretentie, of nefrosclerose, waarbij de nieren worden beschadigd door hoge bloeddruk.
Bij Nierfalen de patiënt kan eerst contact opnemen met de dialyse verbonden. Dit is een machine die de nierfunctie doet. Regelmatige aansluiting op dialyse brengt echter aanzienlijke beperkingen met zich mee in het dagelijks leven, waardoor een niertransplantatie vaak de enige veelbelovende optie is.
Een niertransplantatie kan beide zijn Schenking bij leven net zoals postmortale donatie is uitgevoerd. Omdat de gezonde persoon twee functionerende nieren heeft, kan hij een van de twee doneren zonder zelf te worden beperkt. Een nier als levende transplantatie bleek veel duurzamer en functioneler dan transplantaties van de overledene. De meeste transplantaties zijn echter afkomstig van de overledene. Gemiddeld begint de getransplanteerde nier na ongeveer 15 jaar zijn functie te verliezen en is een nieuwe transplantatie vereist.
Na de operatie is het gelegd Urinekatheter ongeveer 5 tot 6 dagen om de urine af te voeren zodat de hechtingen op de blaas kunnen genezen. Als de getransplanteerde nier niet onmiddellijk werkt en urine produceert, kan dialysetherapie enkele dagen nodig zijn.
Levertransplantatie

EEN Levertransplantatie is bij patiënten met chronische of acute Leverfalen noodzakelijk. De meest voorkomende reden waarom patiënten op de wachtlijst voor een donorlever worden geplaatst, is alcoholische cirrose. Maar ook door medicatie of hepatitis kan een Levercirrose geactiveerd en een transplantatie is noodzakelijk. Andere redenen voor een levertransplantatie zijn Tumoren, vaatziekten of aangeboren stofwisselingsziekten hoe Hemochromatose of anderen.
De meeste donororganen zijn afkomstig van de overledene. Het is echter ook mogelijk dat er maar één Een deel van de levertransplantatie die is afgenomen van een levende donor. Deze gedeeltelijke leverdonaties zijn te vinden voornamelijk met ouderswie hebben dit doneer aan uw kind. Het is ook mogelijk met een postmortale donorlever de Orgel om te delen. Het grootste deel wordt dan bij een volwassene geplant, het kleinere bij een kind. Deze procedure wordt genoemd Gespleten lever. De 10-jaars overlevingskans van een patiënt die een donorlever heeft gekregen, is ongeveer 70%.
Longtransplantatie
Om bij de Wachtlijst Ingesteld worden op een donorlong is een must ultieme longfalen aanwezig, die levenslange behandeling van ademhalingsinsufficiëntie vereist. In de meeste gevallen is dat zo chronische obstructieve longziekteleidend tot dergelijk orgaanfalen. Maar ook andere ziekten zoals Taaislijmziekte, Longfibroseeen ontsteking van de longblaasjes (Alveolitis), Sarcoïde of hoge bloeddruk in de longcirculatie (pulmonale hypertensie) redenen kunnen zijn voor een longtransplantatie. Een longtransplantatie kan beide zijn uitgevoerd aan een of beide zijden worden. In sommige gevallen is naast de longen ook de functie van het hart verstoord. Dan is een gecombineerde hart-longtransplantatie noodzakelijk.
Omdat alleen zeer weinig donorlongen beschikbaar zijn, zijn de criteria op basis waarvan ze worden toegekend dienovereenkomstig streng. De patiënten mogen geen andere ernstige ziekten hebben en moeten jonger zijn dan 60 jaar voor een unilaterale transplantatie, en jonger dan 50 jaar voor een bilaterale transplantatie om in aanmerking te komen als ontvangers. Bovendien moet de levensverwachting minder dan 18 maanden zijn.
De Levensverwachting na een succesvol getransplanteerde long ligt langs ongeveer 5 tot 6 jaar na de operatie. De eerste twee tot drie weken na de ingreep zijn erg kritisch en het komt vaak voor Afwijzingsreacties.
Hart transplantatie
EEN Hart transplantatie komt in twijfel als het hart van de patiënt ernstig is aangetast en niet langer kan worden verbeterd door therapeutische maatregelen. De meeste harttransplantaties zijn bij patiënten met een Hartfalen (Hartfalen), die het gevolg is van een ontsteking van de hartspier (Cardiomyopathie). In zeldzame gevallen kan dat ook Valvulaire hartziekte of aangeboren hartafwijkingen een harttransplantatie nodig hebben.
Alleen overledenen die niet aan een reeds bestaande hartziekte hebben geleden, worden als donor toegelaten. tevens de De grootte van het hart van de donor en de ontvanger komen overeen. Omdat de wachttijd vaak erg lang is voordat een geschikt donorhart is gevonden, kan dat om hartpompen te omzeilen die de pompfunctie van de hartspier ondersteunen.
In sommige gevallen worden naast het hart van de patiënt ook de longen onomkeerbaar beschadigd. Dan moet je gecombineerde hart-longtransplantatie is uitgevoerd.
Vaak gebeurt het Afwijzingsreacties na de operatie. In het eerste jaar na de operatie overlijdt gemiddeld op de 10e patiënt aan een donorhart.
Pancreas transplantatie
Om voor een alvleeskliertransplantatie te worden goedgekeurd, moet de patiënt contact opnemen Type I diabetes Lijden. De alvleesklier mag geen insuline meer aanmaken en de patiënt wel dialyse vereist op de wachtlijst staan voor een alvleesklierdonatie.
Vaak door diabetes type I. Vasculaire schade optreden die voornamelijk de nieren beschadigen, kan volledig nierfalen leiden tot een gecombineerde pancreas niertransplantatie Is benodigd.