Wond genezen
invoering
Wonden kunnen primair of secundair genezen. Bij de primaire wondgenezing passen de wondranden zich aan of worden ze spanningsvrij aangepast met hechtingen. De wonden genezen meestal erg snel en met bijna geen littekens. Het enige dat overblijft is een fijn, nauwelijks zichtbaar litteken.
Voorwaarden voor primaire wondgenezing zijn gladde wondranden, niet-irriterende wonden en er mogen geen infecties optreden. Deze voorwaarden worden doorgaans gegeven na operaties, voor wonden veroorzaakt door scherpe voorwerpen of na grotere oppervlakkige wonden (bijv. Schaafwonden).
Mogelijk bent u ook geïnteresseerd in dit onderwerp:
- Kneuzingen
- Scheurvorming
- Gescheurde wond

Secundaire wondgenezing verloopt meestal niet zonder complicaties. De wondranden zijn niet glad en passen zich niet goed aan elkaar aan of kunnen niet zonder spanning met hechtingen worden aangepast. De wond geneest vanuit de diepte door granulatie, contractie en epithelisatie.
De wond blijft tot het einde open, zodat pus en wondafscheidingen kunnen wegvloeien. Secundaire wondgenezing treedt op als gevolg van infecties of een slechte bloedsomloop (bijvoorbeeld gangreneuze voet bij diabetes mellitus). Het genezingsproces duurt veel langer dan bij primaire wondgenezing en er blijft een breder litteken achter.
Stadia van wondgenezing
Een weefseldefect kan worden gesloten door regeneratie of door het weefsel te herstellen. Tijdens fysiologische regeneratie of bij oppervlakkige verwondingen (bijv. Huidafschuring) wordt het weefsel volledig vervangen door het oorspronkelijke weefsel. Er blijven geen littekens achter en het weefsel is na genezing weer even functioneel als voor het letsel.
Met name de opperhuid en de slijmvliezen hebben dit regeneratievermogen. De overgrote meerderheid van de verwondingen, vooral dieperliggende huidletsels, genezen door herstel. Hierdoor ontstaat inferieur vervangingsweefsel (littekenweefsel). Dit is minder functioneel. Het sluit alleen het defect, maar is niet in staat tot alle vormen van celdifferentiatie. Dit betekent dat er geen huidaanhangsels zoals haren of zweetklieren kunnen worden gevormd.
De reparatie is opgedeeld in vier hoofdfasen.
- In de exsudatiefase van wondgenezing (1e tot 8e uur na blessure) worden de haarvaten aanvankelijk vernauwd om het bloedverlies zo laag mogelijk te houden, begint de stolling en treedt hemostase op. Dit zorgt ervoor dat de bloedvaten verwijden, waardoor witte bloedcellen en bloedplaatjes naar de plaats van de verwonding worden getransporteerd. De wond wordt gevuld met wondsecretie, dode collageendeeltjes worden verwijderd en groeibevorderende cytokinen komen vrij. Fibrinevorming treedt op. Dit sluit het wonddefect mechanisch en maakt het bestand tegen mechanische belasting.
- Bij de eerste tot vierde dag Na het letsel vindt de resorptiefase van wondgenezing plaats. Dit wordt gevormd door de eigen afweer van het lichaam. Bacteriën worden afgestoten, necrotisch weefsel wordt opgeruimd en het fibrine wordt weer opgelost. De gehele resorptiefase wordt daarom gekenmerkt door het reinigen en afweren van vreemde lichamen om de wond te beschermen tegen infecties en deze voor te bereiden op nieuwe cellen om in te groeien.
- De proliferatinefase van wondgenezing volgt de resorptiefase (3e tot 10e dag) Aan. In deze fase ontkiemen nieuwe haarvaten (Angiogenese). Bovendien worden nieuwe epitheelcellen en fibroblasten geactiveerd. Deze sluiten het wonddefect mechanisch af. Het sterk capillaire bindweefsel groeit vanaf de rand van de wond in de wond totdat het defect volledig is opgevuld. Door de sterke capillarisatie lijkt de wond korrelig (= granulaat, lat- de korrel) en wordt daarom ook wel granulatieweefsel genoemd.
- De differentiatiefase van wondgenezing begint rond de 7e dag. Dit kan maanden duren en bestaat uit de eigenlijke littekens. Het aantal bindweefselcellen in het wondgebied neemt af, evenals het aantal haarvaten. Er is een toename van fibreus bindweefsel.
- Wondgenezing wordt afgesloten met epithelisatie. Hier migreren marginale epitheelcellen naar het fibreuze bindweefsel en ontstaat het eigenlijke litteken. Het resulterende littekenweefsel wordt aanvankelijk opgetild en onder de indruk van een roodachtige kleur. Na een paar weken past het littekenweefsel zich aan het huidniveau aan en vervaagt de kleur. Er verschijnt een wit litteken. Omdat de pigmentcellen (Melanocyten) zijn niet regenereerbaar, het litteken blijft lichter dan de rest van het huidoppervlak.
Over het algemeen is de wond het meest gevoelig in de periode tussen het opruimen van de necrose en de opbouw van granulatieweefsel. Mechanische belasting in deze fase kan tot ernstige complicaties leiden en de wondgenezing ernstig verstoren. Nadat de collageensynthese is gestart, neemt het mechanische draagvermogen en de scheurweerstand van de wond continu toe. Als richtlijn kunnen ruwe tijden worden gegeven: na ca. 1 week wondgenezing is de scheursterkte van de wond ca. 3%, na 3 weken ca. 20% van het maximum. Deze maximale scheursterkte van een litteken is ongeveer 80% en wordt na ongeveer 3 maanden bereikt.
Lees meer over het onderwerp:
- Fasen van wondgenezing
en - Litteken zorg
Fasen van wondgenezing

Het lichaam begint de wond weer te sluiten enkele minuten nadat zich een wond heeft gevormd. Afhankelijk van de auteur wordt er onderscheid gemaakt tussen drie tot vijf fasen van wondgenezing, die in de tijd overlappen. Het proces is als volgt:
- Rust- of latentieperiode
- Exsudatiefase
- Granulatie- of proliferatiefase
- Regeneratiefase
- Rijpingsfase.
Als men slechts van drie fasen spreekt, vervallen de eerste en laatste fase.
De latentiefase beschrijft de periode tussen het begin van het letsel en het begin van wondgenezing; deze periode wordt de latentietijd genoemd. Direct nadat de wond gevormd is, vormt zich een bloedstolsel door lekkend bloed uit beschadigde bloedvaten, zodat groot bloedverlies kan worden voorkomen door de bloedvaten zo snel mogelijk weer te sluiten.
De exsudatiefase volgt dan. In de geneeskunde verwijst exsudatie naar het lekken van vloeistof. In dit geval bestaat het exsudaat uit een vloeistof die uit het bloed wordt geperst, meer bepaald het bloedserum, en wordt dan wondsecretie genoemd. De taak van de wondsecretie is om vreemde lichamen uit de wond te spoelen. De secretie bevat ook cellen van ons immuunsysteem, met name aasercellen (lat .:Macrofagen) en witte bloedcellen (vooral Granulocyten) die bacteriën doden en dood materiaal uit de wond oppakken en verwijderen. Zo worden dode huidcellen en gestold bloed uit de wond verwijderd om plaats te maken voor het nieuw groeiende weefsel. De immuuncellen maken ook signaalstoffen aan die de cellen stimuleren om te groeien, waardoor de wond later weer sluit. Als er te veel bacteriën in een wond zitten, kan er pus ontstaan uit de wondsecretie via vele, vele immuuncellen en treedt een ontstekingsreactie op. Als er maar een paar ziektekiemen aanwezig zijn, is de ontsteking nauwelijks merkbaar. Het zit ook in de wondsecretie fibrine, een soort zelfklevend. Enerzijds maakt het deel uit van het bloedstollingssysteem en anderzijds sluit fibrine de wondranden zo goed mogelijk af door ze aan elkaar te plakken. De wondsecretie droogt meestal in de loop van een paar dagen op, zodat de typische wondschurft zich vormt op het oppervlak. Dit werkt als de lichaamseigen pleister en daaronder kan het genezingsproces ongestoord plaatsvinden.
U kunt veel meer informatie vinden onder ons onderwerp: Fasen van wondgenezing
Zijn de wondcondities dienovereenkomstig gemaakt nieuw weefsel sluit de wond weer volledig. Dit gebeurt in het Granulatie- of proliferatiefase. Proliferatie betekent celgroei. Het doet dit door intacte cellen aan de randen van de wond. Deze beginnen zich gestaag te delen en produceren zo nieuw weefsel. Passen de wondranden b.v. oppervlakkige sneden optimaal over elkaar heen, het weefsel kan weer samen groeien met het oorspronkelijke weefsel. Grotere wonden moeten eerst worden gevuld met granulatieweefsel. Granulatieweefsel beschrijft een netwerk van bindweefsel en ingroeiende bloedvatendat geleidelijk moet stabiliseren en omvormen tot het gewenste weefsel. Omdat dit weefsel er korrelig uitziet (lat = granulum: graan), gaf dit de fase zijn naam. Als het oorspronkelijke weefsel niet meer exact kan worden hersteld, ontstaat het Littekenweefsel. Deze heeft niet dezelfde eigenschappen als de originele stof en is daardoor minder veerkrachtig. Ook ontbreekt haar-, Zweetklieren, Pigmentcellen en Zenuwkanalen voor gevoeligheid b.v. tegen pijn. Nieuwe bloedvaten voor de aanvoer van voedingsstoffen zijn ook noodzakelijk voor het nieuwe weefsel. Deze ontkiemen in het granulatieweefsel naarmate het weefsel zich vermenigvuldigt en voorzien het nieuwe weefsel van zuurstof en voedingsstoffen.
De bovenste huidlaag wordt ook geregenereerd. Dit gebeurt in de Regeneratie- of reparatiefase. Enerzijds wordt er nieuwe huid gevormd, anderzijds trekken de wondranden samen en verkleinen zo het wondoppervlak.
De vorming van het uiteindelijke littekenweefsel duurt vele maanden tot twee jaar Rijpingsfase (Rijping = rijping). Het past zich aan de lokale eisen aan, maar blijft altijd minder veerkrachtig dan de originele stof. Dit is ook de reden waarom tijdens chirurgische behandelingen zo min mogelijk littekens moeten worden veroorzaakt.
Duur van wondgenezing
De Duur van wondgenezing kunnen niet noodzakelijk strikt worden gedefinieerd, aangezien ze door velen worden gebruikt hangt af van verschillende factoren.
EEN goed doorbloede, kiemarme wonddat kan genezen voornamelijk behoeften over 10 dagentotdat het volledig is genezen en óf door Littekenweefsel of nieuw gevormde huid was op slot. In deze 10 dagen de klassieker, primaire wondgenezing verschillende stadia, die zijn onderverdeeld in zuiverings-, granulatie- en differentiatiefase.
Over het algemeen is de duur van wondgenezing echter vanaf afhankelijk van verschillende invloedsfactoren: zorgen voor een goed en snel genezingsproces, bijvoorbeeld:
- goed doorbloede, kiemarme wondomstandigheden
- gladde, nauw aansluitende wondranden
- de aanwezigheid van zuurstof, zink, warmte en vitamines.
negatief wondgenezing wordt altijd beïnvloed wanneer de De randen van de wond kleven niet aan elkaar liegen of zelfs necrotisch zijn de Wond met bacteriën besmet, zichzelf overdreven sterk Blauwe plekken of Bindweefselgroei vorm of Onderliggende ziekten zijn aanwezigdie in verband kunnen worden gebracht met een verminderde wondgenezing (bijv. diabetes mellitus).
Hoe kan ik wondgenezing versnellen?
Wondgenezing is een complex mechanisme. Naast het bloed is het belangrijkste betrokken orgaan de huid. Wondgenezing vindt plaats in verschillende stadia totdat de nieuwe huid zich op het geblesseerde gebied heeft gevormd. Wondbevorderende middelen hebben meestal zink als ingrediënt. Zink heeft een genezende werking en is antibacterieel. Bovendien is zink een cofactor van het immuunsysteem.
Lees hier meer over: Zinkzalf
Naast zink kan de dermatoloog cortisoncrème voorschrijven voor gecompliceerde of inflammatoire wondgenezingsstoornissen. De cortison onderdrukt de ontstekingsreactie, wat leidt tot snellere wondgenezing. Als de wond geïnfecteerd is, is wondgenezing moeilijk. Voor de therapie moeten antiseptische (kiemdodende) zalven worden gebruikt. Deze kunnen het beste worden geselecteerd na een uitstrijkje en de bepaling van de ziekteverwekker. Als u een geïnfecteerde wond heeft, moet u een dermatoloog raadplegen. Een geïnfecteerde wond is te herkennen aan een vieze geur, verkleuring van de wondbasis en wondranden (meestal groenachtig) en meer pijn.
Lees ook: Bepanthen® littekengel
Verwijdering van fibrine
Fibrine-afzettingen moeten worden verwijderd als ze stevig aan het wondbed vastzitten en de genezing belemmeren.
Er zijn verschillende behandelingen beschikbaar. De maat wordt gekozen afhankelijk van waar de fibrine-afzettingen zich bevinden en hoe stevig de fibrine-afzettingen zijn.
De zachtste methode is om de wond te spoelen. Een antibacteriële oplossing wordt gebruikt om de wond te reinigen. Als de fibrine-afzettingen oppervlakkig en niet erg stevig zijn, kan dit worden gebruikt om fibrine-afzettingen te verwijderen.
Als deze methode niet werkt, chirurgische wondreiniging (Debridement) moet overwogen worden. Dit is een chirurgische ingreep die meestal onder korte anesthesie wordt uitgevoerd. De behandelende arts reinigt de wond handmatig en verwijdert de fibrine-afzettingen. Er wordt voor gezorgd dat de wondranden glad en vrij van irritatie zijn. Dit is belangrijk voor een goede wondgenezing.
Als chirurgisch debridement niet mogelijk is, kunnen andere methoden worden gebruikt om de fibrine-afzettingen los te maken. Hier zijn chemische processen beschikbaar, bijvoorbeeld in de vorm van enzymen. Deze vorm van wondverzorging duurt echter erg lang en dus ook de wondgenezing.
Moet de korst verwijderd worden?
De korst maakt deel uit van natuurlijke wondgenezing. Schurftvorming vindt plaats door de ophoping van fibrine en sluit de wond. De korst beschermt ook de wond tegen het binnendringen van ziektekiemen. De korst mag niet worden verwijderd, tenzij dit de genezing van de wond verhindert. Omdat de korst wordt gebruikt om de wond te beschermen, moet deze op zijn plaats blijven totdat hij vanzelf loslaat. Als de korst is losgemaakt, is er een nieuwe huid onder te zien.
Een uitzondering, wanneer de korst moet worden verwijderd, is de vorming van pus in de wond. Als zich onder de korst pus vormt, wordt deze verwijderd om ook de pus te verwijderen. Als zich onder de korst pus heeft gevormd, moet een arts worden geraadpleegd om de wond te reinigen en te behandelen.
Welke zalven zijn er?
Bepanthemumzalf bevordert bijvoorbeeld wondgenezing. Dit is erg rijk en hydrateert de huid. De Bepanthes zalf is ook verkrijgbaar met een antiseptische werking, wat betekent dat deze crème ook een kiemdodende werking heeft.
Een andere zalf die bijzonder goed werkt op genezen littekens is linolavetzalf. Dit mag echter pas op het litteken worden aangebracht als het genezen is. Het linoleumvet zorgt ervoor dat het litteken soepel blijft en dat er geen knopen ontstaan. Zo verdwijnt het litteken optisch naar de achtergrond.
Zalven die wondgenezing bevorderen, zijn zalven die zink bevatten. Het zink bevordert de genezing en het zink heeft ook een kiemdodende werking.
De jodiumzalf wordt aanbevolen als speciale crème bij huidletsel. Jodium heeft ook een kiemdodende en genezende werking. Bij dagelijks gebruik zijn geïnfecteerde wonden goed te behandelen. Houd er rekening mee dat de crème sterk afwrijft op textiel.
Beter met of zonder patch?
De pleister dient ter bescherming tegen bacteriële kolonisatie. In het dagelijks leven moet een pleister worden gedragen wanneer een bacteriële kolonisatie van de wond te verwachten is. Dit geldt vooral voor de handen en voeten met open schoenen in de zomer. Een pleister kan ook worden gebruikt om het bloeden uit kleine wondjes te stoppen.
Het is gunstig voor de wondgenezing als lucht en wat UV-licht de wond bereiken. Dit kan het beste worden bereikt zonder patch. Daarom moet er indien mogelijk voor worden gezorgd dat de pleister wordt verwijderd, bijvoorbeeld 's nachts, wanneer de kans op besmetting niet zo groot is, zodat er lucht bij de wond kan komen.
Als de wond onderhevig is aan mechanische belasting, bijvoorbeeld in de schoen, moet ook een pleister worden gebruikt voor het opvullen. Dit dient ook voor wondgenezing.
Wondgenezing bij diabetes

Naast de typische secundaire ziekten van de nieren en ogen, wordt de wondgenezing ook verstoord bij veel patiënten met langdurige diabetes. De reden hiervoor is dat de bloedvaten en zenuwen worden aangetast door permanent verhoogde bloedsuikerspiegels.
Dit leidt tot de vernietiging van de kleine schepen (Microangiopathie) en de grote schepen (Macroangiopathie). Vooral door de Microangiopathie het gaat om stoornissen in de bloedsomloop in het te bevoorraden gebied. De onvoldoende doorbloeding leidt tot een verslechtering van de toevoer van zuurstof en voedingsstoffen, waardoor de genezing wordt verslechterd door een gebrek aan energie en voedingsstoffen.
Een klassiek voorbeeld is de "Diabetische voet". Deze late complicatie wordt zeer gevreesd, maar een op de vier zal deze in de loop van hun ziekte ontwikkelen. Door de circulatiestoornissen in de benen zijn er open plekken die niet meer of slechts met grote moeite kunnen genezen. Deze kunnen zelfs dramatisch vergroten, zodat in het uiterste geval amputatie kan optreden.
Chronische wonden zijn een van de meest voorkomende gevolgen van diabetes als de bloedsuikerspiegel slecht onder controle is. Men spreekt van een chronische wond als een wond niet binnen vier weken met de juiste zorg is genezen. Het kan zelfs gebeuren dat wonden groter worden. De oorzaken van chronische wonden zijn divers. Het begint met de huid, die door diabetes watergehalte verliest, brozer, schilferig en kwetsbaarder wordt. In het geval van een wond is de huid zelf al verzwakt en kan deze het werk om nieuw weefsel op te bouwen niet effectief genoeg doen, waardoor de wondgenezing wordt vertraagd. Bovendien kunnen zelfs de kleinste verwondingen en schrammen uitgroeien tot volwaardige chronische wonden. De wonden vormen een ernstig risico, aangezien ze toegangspunten zijn voor een enorme hoeveelheid ziektekiemen die in extreme gevallen bloedvergiftiging in het hele lichaam kunnen veroorzaken, wat vaak fataal is.
Deze wonden zijn zo gevaarlijk dat vanaf een bepaalde grootte en een bepaald infectierisico alleen de beenamputatie kan beschermen. Jaarlijks zijn er bijna 60.000 beenamputaties als gevolg van chronische wonden bij diabetici.
Hoe langer de diabetes aanhoudt, des te vaker de ontwikkeling van een diabetische voet en een chronische wond als gevolg van een wondgenezingstoornis.
Bovendien worden de zenuwen aangevallen door de hoge bloedsuikerspiegels. Het komt tot één Neuropathie. Door het Neuropathie de wonden veroorzaakt door te strakke schoenen blijven onopgemerkt. Als gevolg hiervan worden ze groter en groter en genezen ze niet. Dit fenomeen kan ook de wondgenezing vertragen.
Het immuunsysteem wordt ook aangetast door diabetes. Het immuunsysteem kan de wond niet langer goed beschermen tegen binnendringende bacteriën en de wond raakt gemakkelijker geïnfecteerd. Bovendien raken zelfs kleinere wonden geïnfecteerd, die geen uitdaging vormen voor een gezond immuunsysteem. Theoretisch kan elk onopvallend huidletsel, zoals een kras, een toegangspoort worden voor ziektekiemen en ontstaat er een wond.
Diabetes beschadigt ook zenuwcellen die ook verantwoordelijk zijn voor pijnperceptie. Dit betekent dat patiënten wonden niet serieus nemen of zelfs niet ontdekken in ontoegankelijke delen van het lichaam zoals voetzolen en hielen. Om vergroting van de wond te voorkomen, wordt diabetici geadviseerd om dagelijks hun benen en voeten te controleren om kleine wonden die later moeilijk onder controle te krijgen zijn, niet te missen.
Een optimale controle van de bloedsuikerspiegel kan dit risico aanzienlijk verkleinen en stelt het lichaam in staat om wonden beter en sneller te genezen, terwijl het ook ziektekiemen effectief kan bestrijden. De suikerspiegel op lange termijn (HBA1c) moet worden gecontroleerd en de antidiabetische therapie moet dienovereenkomstig worden stopgezet.
Lees meer over dit onderwerp: Behandeling van diabetes
Wondgenezing bij rokers

Net als diabetes beschadigt roken ook de bloedvaten. De reden hiervoor is arteriosclerose (= Verharding van de slagaders). De verkalking leidt tot een vernauwing van de bloedvaten en een afname van hun elasticiteit met de jaren. Alle mensen maken dit proces in de loop van hun leven mee. Roken versnelt dit proces echter enorm.
Daarnaast leiden stoffen in sigarettenrook tot samentrekking van de vaatspieren, waardoor ook de bloedvaten samentrekken. Deze vasculaire vernauwingen leiden tot een toenemend gebrek aan bloedtoevoer naar verschillende organen zoals het hart, de hersenen, de huid en natuurlijk de armen en benen. Dit proces is vooral merkbaar in de vaak koude handen van rokers. Dit proces van vasoconstrictie alleen laat toe te begrijpen waarom wonden slechter genezen bij rokers, omdat het gebrek aan bloedstroom simpelweg de essentiële toevoer van zuurstof naar de cellen mist, evenals belangrijke bloedbestanddelen en voedingsstoffen die nodig zijn om een wond te genezen en wondgenezing wordt vertraagd.
Maar dat is niet alles. Rokers ademen ook koolmonoxide in bij elke sigaret. Koolmonoxide wordt net als zuurstof door de zuurstofdragers in het bloed opgenomen. Strikt genomen is de kans veel groter dat ze het zullen ontvangen. In het bloed van rokers zijn de belangrijke zuurstofdragers, de erytrocyten (= rode bloedcellen), tot een niet onaanzienlijk deel, namelijk tot 15%, verzadigd met koolmonoxide en kunnen dus geen vitale zuurstof transporteren. Bij niet-rokers is het aandeel slechts ongeveer 0,5% van de rode bloedcellen. De bloedvaten, die al vernauwd zijn door arteriosclerose, leveren ook minder zuurstofrijk bloed, waardoor de aanvoer van weefsel nog slechter wordt.
Beide processen samen maken de kritieke situatie van rokers duidelijk en laten zien waarom de overgrote meerderheid van de rokers in de loop van hun leven te maken krijgt met wondgenezingstoornissen. Bij een voortschrijdend gebrek aan bloedcirculatie kunnen naast wondgenezingsstoornissen ook meer ingrijpende situaties ontstaan. Het bekendste voorbeeld is het rokersbeen, dat net als de diabetische voet vaak tot amputatie leidt.
Aangezien het probleem van rokers ook operatiewonden treft, wordt rokers geadviseerd om voor een operatie te stoppen met roken en na de operatie niet te roken. Het is vooral belangrijk om niet te roken na een operatie aan de buik. Dit kan leiden tot wondgenezingstoornissen van de darmen, wat ernstige gevolgen kan hebben. Zo kunnen na een darmoperatie de twee uiteinden van de darm niet goed samengroeien en kan de naad dus opengaan. Hier kan het lekken van ontlasting in de buikholte leiden tot levensbedreigende peritonitis (Peritonitis) komen. Hier moet onmiddellijk een noodoperatie worden uitgevoerd.
Wondgenezing en alcohol
Bij matig alcoholgebruik heeft de alcohol geen invloed op de wondgenezing. Langdurig alcoholgebruik moet echter worden vermeden, vooral na operaties. Chronisch alcoholgebruik verzwakt het immuunsysteem en maakt het gemakkelijker voor wonden om geïnfecteerd te raken. Dit schaadt de wondgenezing.
Alcohol heeft echter geen direct effect op wondgenezing. Alcohol mag in geen geval rechtstreeks op een open wond worden aangebracht. De alcohol is giftig voor het weefsel. Alcohol veroorzaakt necrose in het wondgebied, die zich over de hele extremiteit kan verspreiden en zeer gevaarlijk is.
Wondgenezing na het trekken van tanden
Genezing na het trekken van tanden is meestal erg snel. De slijmvliezen zijn onderhevig aan een zeer snelle regeneratie, zodat de huid zich hier zeer snel kan voortplanten. Daarnaast bevat het speeksel antibacteriële stoffen, waardoor het speeksel wondgenezing bevordert. Chloorhexamed als mondspoeling kan ongeveer een week na het trekken van tanden worden gebruikt. Dit bevordert ook de wondgenezing door zijn antibacteriële werking. Zorg ervoor dat de wond niet in contact komt met grof vuil, zoals paneermeel of iets dergelijks.
Lees hier meer over het onderwerp: Tandextractie
Dieet na het trekken van tanden
Als u een dieet volgt na het trekken van tanden, moet u ervoor zorgen dat er geen grof vuil in de wond komt. Denk hierbij aan paneermeel, warme gerechten en dergelijke. Bovendien moet de consumptie van zuivelproducten worden vermeden. Het eten van zuivelproducten kan slijmvorming op de wond veroorzaken. Dit belemmert de wondgenezing. Afgezien van de zuivelproducten en korrelige broodjes is echter alles eetbaar. Na het eten moet de mond worden uitgespoeld met Chlorhexamed om de kiemkolonisatie van de wond zo laag mogelijk te houden.
Over het algemeen moet erop worden gelet dat u niet kauwt op de kant van de mond waar de wond zich bevindt.
Wondgenezing na laserbehandeling
Kleine huidwonden blijven na laserbehandeling achter. Deze genezen echter meestal erg snel. Indien mogelijk mogen alleen normale huidverzorgingsproducten op de wonden worden aangebracht. De wonden genezen meestal zelfs zonder pijnlijke crèmes. In het geval van wonden die niet genezen, moet een arts worden geraadpleegd en moet een individuele behandeling worden geregeld.
Wondgenezing na keizersnede
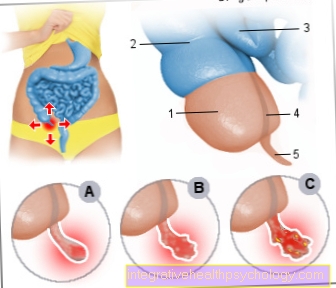
Het litteken van een keizersnede wordt behandeld als elk chirurgisch litteken op de buik. Het litteken van een keizersnede loopt horizontaal. De reden hiervoor is dat er niet in de loop van de buikspieren wordt gesneden. Hiermee wordt voorkomen dat er een vooraf bepaald breekpunt ontstaat in de buikspieren. Deze vooraf bepaalde breekpunten zijn de reden voor navelbreuken. De darmen dringen door de niet-intacte spierlaag en veroorzaken zo instabiliteit. Dit kan leiden tot beknelling van de darmen, waardoor een operatie met het inbrengen van een buikgaasje noodzakelijk is.
Bij een keizersnede wordt daarom een zogenaamde panhandle-incisie gemaakt. Hoe het litteken geneest na een keizersnede, hangt af van verschillende factoren. De eerste factor is het type naad. Meestal wordt een intracutane hechting gemaakt tijdens een keizersnede, dat wil zeggen dat de draad in de huid wordt genaaid en niet zichtbaar is op het oppervlak. Dit is voornamelijk om cosmetische redenen, maar de naad is net zo stabiel als elke andere naad. Dan hangt het ervan af hoe goed de naad is gemaakt. Bij het hechten van de hechting moet de chirurg ervoor zorgen dat de wondranden dicht bij elkaar liggen, maar niet overlappen. Als de wondranden elkaar overlappen, kunnen winderingsstoornissen optreden.
Een ander punt is de textuur van de huid. Als het onderhuidse vetweefsel slecht is, geneest de wond meestal sneller. Omdat vetweefsel niet goed van bloed wordt voorzien, is wondgenezing soms moeilijker. Roken moet worden vermeden terwijl de wond geneest, en dit mag nooit worden gedaan tijdens de zwangerschap of bij het verzorgen van een baby. Roken verhoogt de kans op wiegendood. De buikspieren mogen de eerste dagen na de operatie niet erg hard worden belast. Er mag ook geen water op het litteken komen.
Wondgenezingsstoornissen
Stoornissen van wondgenezing kunnen worden veroorzaakt door infecties (bacterieel) of veroorzaakt door hematoomvorming. Beide moeten zo snel mogelijk worden gedaan door middel van reiniging en antibiose (infectie) of door het aanprikken of openen van de huidhechting (Hematoom) behandeld worden.
Het litteken zelf kan zonder complicaties genezen, of het kan in toenemende mate celloïde vormen. Daarbij wordt meer bindweefsel gevormd, wat leidt tot lelijke littekengroei in het gebied van het litteken en daarbuiten. Bij littekenhypertrofie vindt littekengroei alleen plaats in het gebied van het litteken. Een andere complicatie is het scheuren van een litteken als gevolg van een infectie of onvoldoende hechting. Het litteken barst open en moet dan weer gesloten worden.
Lees meer over het onderwerp: Wondgenezingsstoornis
Bevorder wondgenezing
Naar een optimale wondgenezing Naast goede wondverzorging zijn er diverse, ondersteunende maatregelen kan onafhankelijk worden gedaan.
Onberispelijke wondverzorging omvat voornamelijk toepassing of. Implementatie van geschikte hygiënemaatregelen (Handdesinfectie, wondreiniging met Ringer-oplossingen, wonddesinfectie) bij het behandelen van het wondgebied om Binnendringen van ziektekiemen en een resultaat Voorkom infectie van de wond.
Bovendien moet het wondgebied worden bedekt met geschikt Wondverbanden gesloten be, in de meeste gevallen vochtige wondomgevingen moet worden gemaakt (bijv. door hydroactieve wondverbanden in de vorm van pleisters of gels). Dit zorgt ervoor dat de Geoptimaliseerd genezingsproces, een Barrière tegen micro-organismen gevormd en de Uitdroging van het wondgebied en de Voorkomt korstvorming zodat de Littekens en de jeuk tijdens wondgenezing verminderd wordt.
Om wondgenezing extra te bevorderen, a voldoende, evenwichtig voeding Er moet voor worden gezorgd dat elk genezingsproces een verhoogde behoefte aan energie en voedingsstoffen vereist. Naast een voldoende hydratatiehet bevorderen van de bloedtoevoer naar het wondgebied en de alluviatie van immuuncellen en voedingsstoffen is ook een voldoende aanbod Eiwitten, Koolhydraten, Vetten, Vitaminen (A, B, C), Spoorelementen (Zink, koper, mangaan, ijzer) noodzakelijk. over-- of Ondergewicht omstandigheden zoals Tekortkomingen kan daarom Wondgenezingsstoornissen leiden.
Bovendien moet degene die door de wond is getroffen Lichaamsdeel - vooral Wonden voorbij Gewrichten - tijdens het genezingsproces kalm blijven en krassen of verwijderen van eventuele aanslag schurft of. Korsten worden vermeden. Ook een direct zonlicht verse wonden moeten worden vermeden.
Het is ook gunstig voor wondgenezing Stoppen met roken, want dat zit in de sigarettenrook nicotine verstoort of vertraagt aantoonbaar het genezingsproces (door verminderde doorbloeding, verminderde zuurstoftoevoer en vertraagde celregeneratie).
Ook warmte kan genezing wonden positief beïnvloeden, aangezien dit leidt tot een uitzetting van de bloedvaten en een verbeterde doorbloeding in het wondgebied (bijvoorbeeld door gebruik van infrarood warmtelampen).
Mocht het toch leiden tot een infectie van a bacteriële kolonisatie lokale of systemische toediening van een wond, waardoor het genezingsproces bemoeilijkt en vertraagd wordt Antibiotica de behandelende arts zal de koers weer op het goede spoor zetten.
Hoe kan ik wondgenezing na een operatie bevorderen?
Wondgenezing na een operatie is erg belangrijk. Opgemerkt moet worden dat het litteken de eerste dagen bedekt is met een steriele pleister om het aantal ziektekiemen te minimaliseren. Bovendien moet het aangetaste deel van de huid worden blootgesteld aan weinig spanning, d.w.z. de huid mag niet overmatig worden uitgerekt of gestrest. Het is belangrijk om na een operatie altijd het litteken te controleren. Het is ideaal als de wond niet rood of licht rood gekleurd is en de wondranden droog zijn. Als de randen van de wond rood gekleurd zijn en sijpelen, kan dit een teken zijn van een ontsteking.
Om een optimale wondgenezing na een operatie te garanderen, moeten alcohol en roken gedurende deze tijd worden vermeden. Vooral de ingrediënten in een sigaret verzwakken de doorbloeding van de huid en bemoeilijken de genezing. Een andere reden voor een verminderde wondgenezing kunnen slechte hechtingen zijn. Als de wondranden niet goed aan elkaar zijn genaaid, kan ook hier de wondgenezing worden vertraagd. Als er een bijzonder grote hoeveelheid onderhuids vetweefsel is, kan het langer duren voordat de wond is genezen, omdat het vetweefsel een slechtere bloedtoevoer heeft dan de rest van de huid. Bovendien kan een infectie van het getroffen gebied de oorzaak zijn van een verminderde wondgenezing.
Op verse chirurgische wonden mogen geen zalven of dergelijke worden aangebracht. De pleister moet dagelijks worden vervangen en er mag de eerste dagen geen water op de wond worden gegeven.
Hoe kan ik wondgenezing in de anus versnellen?
In tegenstelling tot andere delen van het lichaam is wondgenezing in de anus moeilijker. Enerzijds is er hier een veel hogere kolonisatie van ziektekiemen, anderzijds wordt de wond soms ook blootgesteld aan mechanische belasting. Wondgenezing kan worden versneld door hygiëne in acht te nemen. De wond moet bijvoorbeeld na elk gebruik van het toilet worden schoongemaakt. Dit kan gedaan worden met een antibacteriële zeep op het bidet, of met een antibacterieel vochtig doekje. Er moet voor worden gezorgd dat er 's ochtends en' s avonds ook buiten het toilet wordt schoongemaakt. Naast hygiëne is het belangrijk ervoor te zorgen dat de wond niet wordt gemanipuleerd. Dit verslechtert de wondgenezing. Bovendien kan de genezing, zoals bij elke wond, worden versneld met een jodiumcrème.
fysiotherapie
Wondgenezing en fysiotherapie sluiten elkaar niet uit. Natuurlijk mag de huid rond de wond niet worden belast door beweging, maar een beetje beweging is niet slecht. Omdat de fysiotherapeuten medisch geschoold zijn, kunnen deze oefeningen met de patiënt gedaan worden zonder de wond te beschadigen.
Een ander gebied van wondzorg bij fysiotherapie is de profylaxe van decubitus. Een decubitus ontstaat door lang op de steunpunten te liggen. In de volksmond wordt de decubitus "doorligwonden" genoemd.
voeding
Zoals alle vernieuwingsprocessen, heeft het wondgenezingsproces voldoende voedingsstoffen en energie nodig om soepel te verlopen.
Een tekort aan koolhydraten, vetten, eiwitten, vitamines, sporenelementen en mineralen kan de wondgenezing vertragen of zelfs in extreme gevallen (chronisch) Leiden tot aandoeningen van de wondgenezing.
De eiwitten dienen voornamelijk om energie op te wekken voor wondgenezing en als essentieel substraat voor wederopbouw. Koolhydraten daarentegen zijn belangrijk voor enzym- en afweerfuncties. Daarnaast spelen vetten een grote rol bij de vorming en structuur van nieuwe cellen, terwijl vitamines en sporenelementen essentieel zijn voor de immuun- en bindweefselcellen. Vitamine A, B, C en D lijken hier bijzonder belangrijk te zijn, evenals de sporenelementen Selenium, zink, koper en mangaan moet in voldoende hoeveelheden beschikbaar zijn.
Het is ook belangrijk om voldoende vochtopname te hebben om de gewenste doorbloeding mogelijk te maken en de voedingsstoffen in het wondgebied te laten drijven.
Een uitgebalanceerd dieet kan daarom een positief effect hebben op de wondgenezing en chronische wondgenezingstoornissen voorkomen.
Ondersteunen vitamines het genezingsproces?
Vitaminen zijn belangrijk voor alle lichaamsfuncties. Meestal worden voldoende vitamines ingenomen met voedsel.
De enige vitamine die voor bijna iedereen op breedtegraden met minder zon moet worden vervangen, is vitamine D3. Vitamine D3 wordt door de huid aangemaakt met behulp van zonlicht. Omdat de zon in dit land afhankelijk van het seizoen niet bijzonder vaak schijnt en ook zwak is, heeft bijna iedereen een vitamine D3-tekort. Het geheugen kan echter gemakkelijk worden bijgevuld in de vorm van tabletten. Vitamine D3 is zonder recept verkrijgbaar in apotheken. Een vitamine D3-tekort kan op de huid verschijnen in de vorm van zweren of ruwe plekken.Rhagades in de mondhoeken zijn ook typerend. Deze wonden kunnen worden genezen met vitamine D3. Vitaminen hebben ook een genezende werking op andere wonden.
homeopathie
Er zijn enkele homeopathische middelen beschikbaar om wondgenezing te bevorderen. Deze kunnen oraal worden ingenomen als bolletjes of plaatselijk worden aangebracht als kompressen of tincturen.
Calendula is beschikbaar voor wondgenezing op het lichaam. Calendula zou een ontstekingsremmend effect hebben. Het bevordert ook wondgenezing en littekengenezing.
De Staphisagria is echter bijzonder geschikt voor de pijn na het naaien van een wond. Het is bijzonder effectief bij diepere verwondingen en heeft een pijnverlichtende werking.
De Hypericum zou bijzonder goed werken na tandheelkundige behandelingen.
Lees meer over dit onderwerp: homeopathische geneesmiddelen
Huismiddeltjes
Zeewater is een bekend huismiddeltje om wondgenezing te bevorderen. Over het algemeen moet er echter voorzichtig mee worden omgegaan. Zeewater zou een ontstekingsremmend effect hebben vanwege het hoge zoutgehalte. Maar niet met open wonden. Bij open wonden is het essentieel om uit de buurt van zeewater te blijven.
Lucht helpt vaak bij wonden. Door de zuurstof kan de wond sneller genezen, daarom moet er niet altijd een pleister worden gedragen. Hier is het aan te raden om de pleister te verwijderen als er geen vuil in de wond kan komen.
Het is ook raadzaam om honing op de wond te doen. De stroperige honing is als een film op de wond en voorkomt dat de wond uitdroogt. Als de wond blijvend vochtig blijft, is dit een broedplaats voor bacteriën.






.jpg)