Impingement-syndroom-operatie
invoering
Bij het schouderbotsingssyndroom is er een vernauwing van de ruimte tussen het dak van de schouder en de kop van de humerus. Door deze beklemming worden de structuren en zachte weefsels die in deze ruimte lopen, zoals pezen, spieren of slijmbeurs, bekneld, wat leidt tot ernstige pijn en aanzienlijke bewegingsbeperkingen in het schoudergewricht.
De termen schouderstrakheidssyndroom of schouderarmsyndroom worden ook als synoniemen voor de ziekte gebruikt.
Op het gebied van heupgewrichtchirurgie komt ook de term impingement-syndroom voor, waarbij het gaat om een vernauwing van de ruimte tussen de kom van het heupgewricht en het hoofd of de nek van het dijbeen.

Wanneer heb ik een operatie nodig?
In de vroege stadia van de ziekte is het vaak voldoende om voor de aangedane schouder te zorgen, werkzaamheden boven het hoofd te vermijden en geen zware voorwerpen op te tillen. Tegelijkertijd kunnen de symptomen met behulp van conservatieve behandelmethoden in de vorm van pijnstillers en ontstekingsremmende geneesmiddelen (zalven, spuiten of tabletten), fysiotherapie, koudetherapie en elektrotherapie en gerichte spiertraining worden verbeterd.
Een operatie is nodig als de pijn en de beperkte mobiliteit in arm en schouder ondanks conservatieve therapie enkele maanden aanhouden of toenemen. Vanwege het gebrek aan verlichting van de vernauwde structuren en zachte weefsels, treden verdere schade en ontstekingen op in het schoudergewricht. In het ergste geval kunnen spieren of pezen van de schouderstabiliserende spiergroep (rotatormanchet) scheuren en daardoor een operatie dringend noodzakelijk maken.
Meer informatie over dit onderwerp:
- Therapie van het impingement-syndroom
- Fysiotherapie voor een impingement-syndroom
Operatieve therapie
Algemeen
De behandelende arts maakt een onderscheid tussen stadium I en II van de ziekte, waarbij na ongeveer een half jaar tot een jaar conservatieve therapievormen de behandeling als niet succesvol moet worden aangemerkt en er een laesie van de pees is veroorzaakt door de zogenaamde acromionische uitloper, en stadium III, het stadium de onvolledige breuk.
De chirurgische procedure in a subacromiaal bottleneck-syndroom, zoals het impingement-syndroom ook wordt genoemd, wordt het subacromiale decompressie (decompressie = expansie) genoemd.
Met betrekking tot deze decompressie zijn er - afhankelijk van de achterliggende oorzaak - verschillende benaderingen voor een operatie. Het doel is om vernauwingen in het schoudergewricht te elimineren zodat peesmateriaal of zacht weefsel niet meer bekneld raakt.
Op operationeel gebied wordt onderscheid gemaakt tussen:
- Acromioplastiek volgens Neer (= Défilé - extensie)
In principe wordt hiermee het uitzetten van de subacromiale ruimte door decompressie van de supraspinatuspees bedoeld. Het doel is om onder het schouderdak meer bewegingsruimte te creëren voor de weke delen. Om dit te bereiken, wordt een klein deel van het bot verwijderd uit het onderste deel van het acromion. Acromioplastiek kan mogelijk artroscopisch worden uitgevoerd. Acromioplastiek kan worden gebruikt voor zowel een rotatormanchetlaesie als een intacte rotatormanchet. Hieronder vindt u een meer gedetailleerde uitleg van deze procedure. - Een corrigerende operatie die nodig kan zijn na een gebroken bot op de kop van de humerus die is genezen.
- Chirurgische verwijdering van verkalkte foci op de rotatormanchet (tendinitis calcarea). Een verdikte en ontstoken slijmbeurs die zich op de rotatormanchet bevindt, wordt gedeeltelijk of volledig verwijderd. Dit wordt meestal gedaan in combinatie met een acromioplastiek (zie hierboven).
Afspraak met een schouderspecialist

Ik adviseer je graag!
Wie ben ik?
Mijn naam is Carmen Heinz. Ik ben specialist in orthopedie en traumachirurgie in het specialistische team van Dr..
Het schoudergewricht is een van de meest gecompliceerde gewrichten in het menselijk lichaam.
De behandeling van de schouder (rotatormanchet, impingement-syndroom, verkalkte schouder (tendinose calcarea, bicepspees, etc.) vereist daarom veel ervaring.
Ik behandel een breed scala aan schouderaandoeningen op een conservatieve manier.
Het doel van elke therapie is een behandeling met volledig herstel zonder operatie.
Welke therapie op de lange termijn de beste resultaten oplevert, kan alleen worden bepaald na het bekijken van alle informatie (Onderzoek, röntgenfoto, echografie, MRI, etc.) worden beoordeeld.
Je kunt me vinden in:
- - uw orthopedisch chirurg
14
Direct naar de online afsprakenregeling
Helaas is het momenteel alleen mogelijk om een afspraak te maken met particuliere zorgverzekeraars. Ik hoop dat je begrip hebt!
Meer informatie over mijzelf vind je bij Carmen Heinz.
Subacromiale decompressie
Subacromiale decompressie wordt hieronder specifiek besproken.
Het dak van de schouder bestaat uit twee delen, het achterste benige deel, het acromion genaamd, en het voorste ligamentdeel, het coraco-acromiale ligament. De pezen en het zachte weefsel van de rotatormanchet bevinden zich in de subacromiale ruimte, die een tunnelachtige ruimte vormt in het schoudergewricht. Deze "tunnel" is met één subacromiaal bottleneck-syndroom te smal en moet worden uitgebreid.
De afstand tussen de humeruskop en het onderoppervlak van het acromion is medisch bekend als de acromio-humerale afstand. Normaal gesproken moet een minimale afstand van 10 mm worden gegarandeerd. Deze ruimte kan worden vergroot door de naar beneden gerichte "botneus" op het acromion te verwijderen.
Waar in het verleden het voorste deel van het schouderdak meestal werd verwijderd, wordt dit nu meestal zonder gedaan. Als het zogenaamde "abutment", het voorste deel van het ligament, volledig ontbreekt, kan de kop van de humerus omhoog schuiven.
De chirurgische ingreep kan worden uitgevoerd met zowel arthroscopische (arthroscopische subacromiale decompressie, ook bekend als ASS) als open technologie (OSD = open subacromiale decompressie).
Arthroscopische subacromiale decompressie - ASS - vindt plaats als onderdeel van het spiegelen van het schoudergewricht dat tegelijkertijd wordt uitgevoerd. In de regel heeft u slechts 2-3 kleine huidincisies nodig van ongeveer 1 cm lang, waarin speciale instrumenten worden ingebracht. De chirurg kan een camera in het gewricht steken, met behulp waarvan hij botstructuren die tot vernauwingen leiden direct kan identificeren en verwijderen. Met behulp van een scheerapparaat, een speciaal roterend instrumentarium, wordt een deel van de onderzijde van het acromion weggefreesd.
In het geval van meer uitgesproken ziektebeelden heeft open therapie meestal de voorkeur. Hier kunnen grotere botsporen worden verwijderd en kunnen eventueel aanwezige verklevingen tegelijkertijd worden verwijderd. Indien nodig kan de chirurg ook delen van het gewricht (botdelen, pezen of delen van slijmbeurs) en / of gladde gewrichtsoppervlakken verwijderen. De open subacromiale decompressie - OSD - vindt plaats via een huidincisie van ongeveer 5 cm. Vanwege de hogere belasting van de patiënt, gaat deze procedure gepaard met een langer verblijf in het ziekenhuis.
Als het mogelijk is onderscheid te maken tussen de twee soorten operaties, heeft de ASS meestal de voorkeur boven de OSD. Het belangrijkste voordeel van de ASS is dat deze minder invasief is. Bij deze variant kan de ingreep meestal poliklinisch worden uitgevoerd, d.w.z. de patiënt kan het ziekenhuis op de dag van de operatie verlaten.
Na elk type operatie wordt uitgebreide fysiotherapie voorgeschreven waarbij het belangrijk is om een goede balans te vinden tussen te vroeg overbelasten van het gewricht en te lang immobiliseren van het gewricht, die beide een langdurig negatief effect kunnen hebben op het genezingsproces. Hoe groter de operatie, hoe langzamer de mobilisatie van het gewricht moet worden gestart en hoe langer het gewoonlijk duurt voordat de aangedane schouder weer volledig normaal mobiel en vrij van pijn kan zijn.
Meer gedetailleerde informatie vindt u in het hoofdstuk: Subacromiale decompressie
Röntgenfoto van een impingement-syndroom vóór de operatie
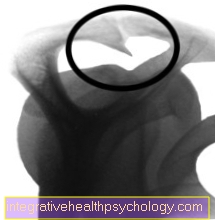
Spoor voor de operatie aan
Afbeelding van een speciale röntgenfoto (uitlaataanzicht), waarbij een vernauwend spoor onder het schouderdak te zien is.
Röntgenfoto van de schouder na verwijdering van de uitloper
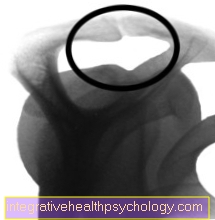
Na de operatie
Dezelfde röntgenfoto na de arthroscopische operatie nadat de uitloper was verwijderd.
Heb ik algehele anesthesie nodig?
Als een chirurgische ingreep nodig is, gebeurt dit meestal onder algemene anesthesie. Ondertussen wordt de patiënt in zittende positie ("strandstoelpositie") geplaatst en is hij niet op de hoogte van de operatie.
Bewustzijn en pijnsensatie worden bij deze anesthesiemethode volledig uitgeschakeld en de patiënt kan tijdens de procedure niet worden aangesproken. In zeldzame gevallen kan lokale of regionale anesthesie (scaleneblok of plexusanesthesie) worden gebruikt. Hier worden zenuwvezelbundels in het nek- en okselgebied geïnjecteerd met een verdovingsmiddel. De patiënt is bij bewustzijn en kan op elk moment worden aangesproken. Deze vorm van anesthesie wordt meestal gebruikt in combinatie met algehele anesthesie of om pijn tijdelijk te elimineren.
Algemene informatie over algehele anesthesie vindt u hier: Algemene anesthesie - procedure, risico's en bijwerkingen
Duur van de operatie
De operatie duurt gewoonlijk 30-45 minuten.
Bij open ingrepen en complexe voorbereiding van het schoudergewricht, bijvoorbeeld bij uitgesproken verklevingen in het gewricht, kan de operatieduur oplopen tot enkele uren. De procedure wordt uitgevoerd onder algemene anesthesie. Er moet ten minste één dag worden gepland voor de behandeling als geheel, aangezien de anesthesie meestal wordt gevolgd door een observatieperiode. In het geval van intramurale opname, moet u rekening houden met 2-4 dagen.
Hoe pijnlijk is zo'n operatie?
Als de operatie onder algemene anesthesie wordt uitgevoerd, voelt de patiënt gedurende deze tijd geen pijn en is ook bewusteloos.
In de eerste keer na de ingreep zorgt pijnstiller ervoor dat de schouder bijna pijnloos kan bewegen. Vroege beweging is erg belangrijk om kleven of hernieuwde, ruimteverslindende verklevingen te voorkomen. Na een paar dagen zou de pijn zodanig moeten zijn afgenomen dat pijnmedicatie achterwege kan blijven.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Oefeningen tegen spierverkorting bij impingement-syndroom
Ziekenhuisopname
De operatie voor een impingement-syndroom kan worden uitgevoerd in een klinische of poliklinische setting.
Een poliklinische operatie is alleen gepland met een ziekenhuisverblijf op de dag van de operatie, het ziekenhuis kan dezelfde dag worden verlaten. Mochten er complicaties optreden, dan kan een verblijf langer dan de dag worden aanbevolen. Poliklinische behandeling mag alleen worden overwogen als er iemand beschikbaar is om de dagelijkse activiteiten na ontslag te ondersteunen en als er enige mobiliteit is om naar het ziekenhuis te komen voor vervolgonderzoeken of latere complicaties.
Bij deze behandeling is een intramurale operatie meestal gepland voor 2 nachten.
Lees ook ons onderwerp: Peesaandoening bij een impingement-syndroom
Risico's van de operatie
Een operatie in het algemeen brengt altijd bepaalde risico's met zich mee.
Algehele anesthesie wordt niet door alle mensen even goed overleefd en daarbij kunnen zeker complicaties optreden. Deze zijn echter niet specifiek, maar gelden voor elke chirurgische ingreep en worden voor aanvang van de operatie met de arts besproken.
Na de operatie kunnen de operatiewonden geïnfecteerd raken. Omdat bij de operatie voor het impingement-syndroom slechts kleine incisies worden gemaakt, wordt het risico op het ontwikkelen van een infectie als laag geclassificeerd.
Een niet te negeren risico is dat ondanks de operatie de peesschade aanhoudt en scheurvorming optreedt. Evenzo kan ondanks de operatie een nieuw impingement-syndroom optreden, onder meer door een verdikte bursa of andere inflammatoire verdikte structuren in het schoudergebied.
Na operaties dient bij het immobiliseren rekening gehouden te worden met het verhoogde risico op trombose, maar dit kan met medicatie voorkomen worden als de patiënt voor langere tijd geïmmobiliseerd wordt.
Lees meer over het onderwerp op:
- Postoperatieve tromboseprofylaxe
- Postoperatieve complicaties
Voordelen en nadelen van de operatie
Het schouderimpingement-syndroom moet in eerste instantie worden behandeld met pijnstillers, spierontspanning, immobilisatie en ontstekingsremmende maatregelen voordat chirurgische therapie wordt overwogen.
Als de symptomen bij deze behandeling aanhouden, of als bij beeldvormende tests een uitstekend bot of een gescheurde pees is vastgesteld, is een operatie een behandelingsoptie om de gewrichtsruimte te vergroten om de symptomen te verlichten of om de pees te reconstrueren.
Een voordeel van de vergroting is dat de symptomen niet direct na hernieuwde blootstelling terugkeren (een hernieuwd impingement-syndroom kan echter niet worden uitgesloten), omdat er voldoende ruimte is in de gewrichtsruimte en beperkende structuren zijn verwijderd. Dit is niet het geval bij pijnstillers / ontstekingsremmende therapie na verbetering. Dit kan snel leiden tot terugkerende pijn.
Toch brengt een operatieve maatregel altijd een zeker risico met zich mee en is de therapie veel complexer dan het innemen van medicatie. Chirurgische behandeling wordt aanbevolen als andere benaderingen geen blijvende symptoomvrijheid bieden en ondanks conservatieve therapie terugkerende symptomen optreden.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Fysiotherapie voor het impingement-syndroom
Nazorg
Na de operatie moet de arm in eerste instantie stil worden gehouden. Hiervoor is meestal een tilbandage geschikt, waarbij de onderarm wordt ondersteund en de schouder daardoor geïmmobiliseerd. Dit mag niet langer dan 3 dagen worden gebruikt en lichte beweging in het schoudergewricht wordt meestal al op de dag na de operatie aanbevolen.
Bij intramurale behandeling worden bewegingsoefeningen uitgevoerd met behulp van fysiotherapeuten, waardoor het gewricht in een vroeg stadium kan worden gemobiliseerd. Dit om verklevingen te voorkomen en tevens de kans op trombose te verkleinen. Gedurende de volgende 2-3 weken moet de nadruk liggen op regelmatige fysiotherapeutische behandelingen, die gepaard kunnen gaan met pijnstillende en ontstekingsremmende medicijnen (NSAID's). Daarna volgen revalidatiemaatregelen die dienen om de schouderspieren te versterken en zo voor een juiste gewrichtsgeleiding te zorgen.
De fysiotherapeutische vervolgbehandeling omvat enerzijds de zogenaamde passieve bewegingen, die de fysiotherapeut in de hoofdrol uitvoert, en anderzijds - na een bepaalde doorlooptijd - actieve bewegingen die de patiënt zelf uitvoert onder fysiotherapeutische begeleiding.
Daarnaast is er de mogelijkheid tot nabehandeling met behulp van een motorische bewegingsrail (= CMP). Terwijl de patiënt in een stoel zit, wordt de schouder op een elektrisch aangedreven bewegingsrail geplaatst en wordt een pijnvrije beweging van de schouder geïnitieerd. Patiënten vinden behandeling met CMP in de regel prettig. De bewegingsrail is traploos en individueel instelbaar.
Koelingsmaatregelen (cryotherapie-maatregelen) worden direct na de operatie genomen om de pijn te verminderen en vooral om de zwelling van het zachte weefsel te verminderen. Bovendien kunnen pijnstillers en decongestiva naar behoefte individueel worden voorgeschreven.
Hoe lang duurt de hele genezing?
Na de operatie is een uitgebreide fysiotherapeutische vervolgbehandeling en eventueel revalidatie noodzakelijk.
Als het genezingsproces goed is, kan de patiënt al na enkele dagen lichte, alledaagse bezigheden verrichten (bijv. Een kopje optillen). Er kunnen enkele weken tot enkele maanden verstrijken voordat de beweeglijkheid van het schoudergewricht volledig is hersteld. Enerzijds speelt de professionele en privésituatie van de patiënt een belangrijke rol, anderzijds hangt het ook af van hoe ernstig de schouder werd beschadigd voor de operatie.
Als u weer wilt gaan sporten, moet u streven naar een gewetensvolle revalidatie, aangezien de blessure of ziekte vaak gepaard gaat met verlies van kracht en coördinatie van de betrokken spieren. Bijzondere voorzichtigheid is geboden bij het besturen van een auto, aangezien de schouder goed beweeglijk moet zijn zonder pijn. De behandelend arts beslist samen met de patiënt wanneer hij welke werkzaamheden weer mag uitvoeren.