Behandeling van een hartaanval
Volgorde van therapie
De Volgorde van therapeutische interventies In het geval van een acute hartaanval (myocardinfarct), moet de volgende procedure worden gevolgd:
- Algemene maatregelen (levensverzekeringen)
- Reperfusietherapie (heropening gesloten Kransslagaders)
- Profylaxe van coronaire re-trombose
- Behandeling van complicaties
Een verder onderscheid wordt gemaakt tussen maatregelen in de Pre-hospitalisatiefased.w.z. de tijd voordat de patiënt in het ziekenhuis arriveert, en de Ziekenhuisfasewaar de patiënt in het ziekenhuis is.
De algemene maatregelen vinden idealiter plaats tijdens de pre-hospitalisatiefase, dus vóór het ziekenhuis.

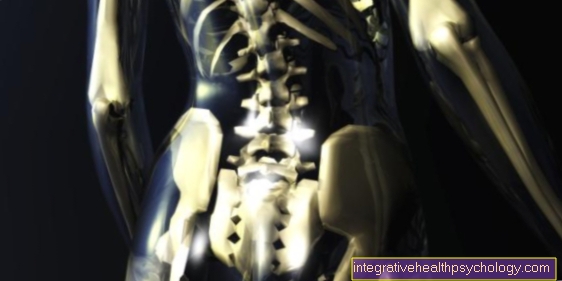
Illustratie van een hartaanval

Hartaanval (HI)
Myocardinfarct (MI)
- Gezonde kransslagader
(Kransslagader)
Kransslagader - Verstopte slagader
Atherosclerotische plaque
met bloedstolsel (Trombus) - Vetophopingen (tandplak)
- Bloedprop -
trombus - Gezond spierweefsel
- Coronaire slagader rechts -
Coronaire dextra - Pericardium -
Pericardium - Linker kransslagader -
Linker kransslagader - Vernietigd spierweefsel
(Infarctgebied met celdood)
Typische pijngebieden bij een hartaanval:
Vrouw - borst, bovenbuik, nek,
Onderkaak, wervelkolom, rug,
NAN-regel (neus - arm - navel)
Man - borst, buik,
Emanatie in de arm en schouder,
Onderkaak, rug
Een overzicht van allemaalDe afbeeldingen van Dr-Gumpert zijn te vinden op: medische illustraties
Behandeling na een hartaanval
In de acute situatie van een hartinfarct worden eerst vasodilaterende medicatie (bijvoorbeeld de nitrospray) en zuurstof toegediend. Hierdoor worden de hartspiercellen weer beter aangevoerd. Pijnstillers moeten ook worden gegeven. Dan is het belangrijk om het vernauwde punt in de kransslagaders te verwijderen of te verbreden. Dit gebeurt meestal via een stent of een bypass. Afhankelijk van de gevolgen op de lange termijn worden vervolgens verschillende medicijnen toegediend. Bloedverdunners zijn ontworpen om de vorming van bloedstolsels te voorkomen in het geval van hartritmestoornissen. Er zijn ook medicijnen die deze aritmieën voorkomen. Het gebruik van een pacemaker helpt ook. Als het hart zo beschadigd is dat het vanzelf zou kunnen stoppen, is het zinvol om een defibrillator te installeren. Als hartfalen optreedt als gevolg van een hartaanval, worden meestal hartglycosiden (digitalis) voorgeschreven. Diuretica (plastabletten) zijn ook nuttig omdat ze het hart verlichten. Afhankelijk van de ziekte die ten grondslag ligt aan het infarct, kan dit ook worden behandeld. Antihypertensiva zijn zinvol als de bloeddruk te hoog is. Statines brengen de bloedlipiden weer in balans.
Onmiddellijke therapie / acute therapie
Bij het minste vermoeden van een hartaanval is er één onmiddellijke opname in de kliniek met de spoedambulance onder medische zorg en dan opgenomen in het ziekenhuis noodzakelijk. Het doel van het onmiddellijke transport naar het ziekenhuis is om een Reperfusietherapie binnen 12 uur na het begin van het infarct, zodat de Schade aan de hartspier kan zoveel mogelijk worden ingeperkt door het infarct.
Hoe sneller de vergrendeling Kransslagader wordt heropend en de bloedcirculatie wordt hersteld, hoe minder Hartspierweefsel sterft en hoe minder complicaties ontstaan door de hartaanval. Het motto van acute hartaanval therapie is: "tijd is spierkracht" (Tijd zijn spiercellen).
Bepaalde eerste maatregelen moeten onmiddellijk worden genomen. De betrokkene moet bij zijn verhoogd bovenlichaam worden opgeslagen en zuurstof moet via een nasogastrische buis worden gevoerd om zuurstof aan het beschadigde hart te geven. Consistente monitoring van de Hartslag, van Hartslag, van de Zuurstofverzadiging en des Bloeddruk via een monitor of een elektrocardiogram (EKG) is vereist. Het kan nodig zijn om stroompieken te gebruiken (Defibrillatie) om levensbedreigend te zijn Hartritmestoornissen of om ventrikelfibrilleren te behandelen.
Een hartaanval is in de meeste gevallen ernstig Pijnveroorzaakt door pijnstillers (Pijnstillers) ook borstvoeding krijgen als acute therapie. Meestal hiervoor opiaat over de ader gegeven. Ook zijn Kalmerende middelenbijv. Benzodiazepinen (sedativa) die worden toegediend, die toestanden van agitatie (bijv. Angst, rusteloosheid) dempen. Nitraten (bijv. Nitroglycerine) worden gegeven om het hart te verlichten, en ze hebben ook een gunstig effect op pijn bij een hartaanval. Vroegtijdige toediening van bètablokkers (bijv. Esmolol) kan hartritmestoornissen en linkerhartfalen (de meest voorkomende complicaties na een hartaanval) voorkomen. tevens de Hart werk (Hartslag) Bètablokkers afgeremd. Dit leidt tot een vermindering van de zuurstofbehoefte van het hart en daarmee tot de mate waarin de hartspier door het hartinfarct wordt beschadigd. Het onmiddellijke geschenk van Acetylsalicylzuur (KONT) kwam ook naar voren wanneer een hartaanval werd vermoedik Studies tonen een daling van het sterftecijfer met meer dan 20 procent aan. Maar niet alleen Acetylsalicylzuur wordt gebruikt om de vorming van een trombus (Bloedstolsels), maar ook de medicijnen heparine en prasugrel of ticagrelor.
De groei van een bestaande trombus die het ongemak van de patiënt veroorzaakt, kan het gevolg zijn van het gebruik van Heparine worden ingeperkt. Het versterkt de effecten van wat er in het bloed aanwezig is Antitrombine IIIdie de bloedstolling remt door het oplossen te voorkomen (Fibrinolyse) van een plaatjesaggregaat.
Als het Bloeddruk als u een hartaanval heeft is laag of het vermoeden van een Rechter hartaanval Toediening van vocht door de ader is ook onderdeel van acute therapie. In sommige gevallen is het nodig om medicijnen tegen te nemen misselijkheid en Braken (Anti-emetica) (bijv. metoclopramide).
Medicamenteuze therapie voor ontbinding (Lysis) van het bloedstolsel moet zo vroeg mogelijk bij een acute hartaanval worden gestart. De lysistherapie is minder effectief naarmate de hartaanval langer geleden heeft plaatsgevonden. Dit Lysis medicijnen remmen van het lichaam Bloedstolling door het hele lichaam en kan daarom leiden tot hevig bloeden (bijv. door een niet eerder herkende Maagzweer). Daarom, na een Lysis-therapie nauwlettend worden gevolgd.
Reperfusietherapie
Als de hartaanval zeker is en het vervoer van de patiënt naar het ziekenhuis lang duurt, a Trombolytische therapie geïnitieerd worden door de spoedarts (zie voor trombolytische therapie hieronder). Het is ook belangrijk om complicaties die optreden tijdens het transport naar het ziekenhuis te behandelen en om verdere maatregelen in de kliniek op te volgen.
Zodra de patiënt in het ziekenhuis is, beginnen ze Interventies in de ziekenhuisfase.
De algemene maatregelen die al zijn gestart, worden uitgevoerd onder intensieve medische controle van de bloedsomloop en in Gereedheid voor reanimatie (Gereedheid voor reanimatie) voortgezet.
EEN snelle reperfusietherapie het heropenen van de vaten heeft de hoogste prioriteit:
De conservatieve therapiebenadering voor hartaanvallen vertegenwoordigt de Trombolystherapie Hier worden activatoren van fibrinolyse toegediend via een infuus:
De Medicatie
- Streptokinase
- Alteplase (r-t-PA) of
- Reteplase (r-PA)
bloedstolsels doen oplossen (trombolyse). Men spreekt van een systemische lysis, aangezien de nodige medicatie voorbij is ader toegediend en bereiken de kransslagaders via het bloedvatensysteem.
De vereisten voor deze therapie zijn:
- een recente hartaanval die niet langer dan 6 uur geleden begon
- zichtbare veranderingen in de EKG zoals
- de afwezigheid van contra-indicaties (contra-indicaties) voor behandeling.
Een begeleidend Heparine therapie, dat ook dient om de trombus op te lossen, verbetert het resultaat van de lysis.
In ongeveer 70-85% van de behandelde gevallen wordt heropening van het vat waargenomen binnen 90 minuten na de infusie. Fibrinolyse kan de mortaliteit binnen de eerste 35 dagen na het acute infarct met 50% verminderen.
Fysieke (klinische) criteria voor succesvolle revascularisatie zijn het verdwijnen van de pijn op de borst en een normalisatie van de ST-segment in het ECGdie eerder werd verhoogd door het infarct. Deze klinische symptomen zijn indirecte criteria om het succes van de therapie te volgen. Coronaire angiografie (visualisatie van de doorgankelijkheid van de kransslagaders) levert direct bewijs van het succes van de therapie.
In 20-25% van de gevallen wordt het kransvat weer gesloten na de lysebehandeling. Daarom moeten alle patiënten na voltooiing van deze therapie worden overgebracht naar een cardiologisch centrum, waar een coronaire angiografie wordt uitgevoerd om de vasculaire status te controleren. Een eventueel noodzakelijke heropening van het hersluitbare vat kan indien nodig direct worden aangesloten.
Contra-indicaties die tegen lysistherapie spreken zijn:
- Maagzweer en Intestinale zweer (zweer)
- Fundus bloeden
- acute hoofdpijn
- Medische geschiedenis van bloedingsstoornissen
- een beroerte minder dan 6 maanden geleden (apoplex) en
- een operatie minder dan 1-2 weken ervoor of een ongeval.
Als deze ziekten of aandoeningen aanwezig zijn, mag geen fibrinolytische therapie worden uitgevoerd omdat een levensbedreigende bloedingscomplicatie te verwachten is.
Medicatie na een hartaanval
Na een hartaanval is het noodzakelijk om medicamenteuze behandeling te starten om een volgende hartaanval te voorkomen. De basisgeneesmiddelen voor de behandeling zijn zogenaamde plaatjesaggregatieremmers, die het klonteren van bloedplaatjes voorkomen (Bloedplaatjes) en zo voorkomen dat een nieuw bloedstolsel een nieuwe hartaanval veroorzaakt. Bekende vertegenwoordigers van deze groep geneesmiddelen zijn bijvoorbeeld acetylsalicylzuur (KONT), Clopidogrel, prasugrel, ticagrelor, abciximab of tirofiban. Bijwerkingen van deze medicijnen zijn een verhoogd risico op bloeding in het maagdarmkanaal als ze continu worden ingenomen, en hevig bloeden van zelfs kleine verwondingen is mogelijk.
Een andere groep geneesmiddelen die anticoagulantia worden genoemd (Anticoagulantia) worden gebruikt bij de behandeling van een hartaanval, vooral als het linkerventrikel is aangetast of boezemfibrilleren is gebleven. Anticoagulantia zoals fenprocoumon (Marcumar®), Warfarine, dabigatran of rivaroxaban verminderen het vermogen van het bloed om te stollen. Tijdens de behandeling met anticoagulantia moeten regelmatig bloedonderzoeken worden uitgevoerd om er zeker van te zijn dat de bloedstollingsfactoren ideaal zijn. De bijwerkingen zijn bloedingen uit de neus en tandvlees, en bij continu gebruik bestaat het risico op osteoporose (botverlies).
Geneesmiddelen die de bloeddruk verlagen, worden ook gebruikt bij de behandeling van een hartaanval. Deze omvatten bètablokkers, ACE-remmers en angiotensine-receptorblokkers. Bètablokkers worden gebruikt om een volgende hartaanval of het optreden van ventrikelfibrilleren te voorkomen. Bètablokkers zoals atenolol, bisoprolol, metoprolol of propanolol vertragen de pols waardoor het hart minder zuurstof verbruikt en de bloeddruk daalt. Bètablokkers kunnen ook ongewenste bijwerkingen veroorzaken, zoals een verstoring van de geleiding van het hart, de hartgeleiding kan kritisch worden verlaagd en bètablokkers kunnen een vernauwend effect hebben op de bronchiën. Om deze reden mogen mensen met ernstig hartfalen of allergische bronchiale astma niet worden behandeld met bètablokkers. ACE-remmers verlagen ook de bloeddruk, en ze hebben ook een positief effect op de groei van bloedvatwand en hartspiercellen na een hartinfarct. Als er naast een hartaanval diabetes mellitus of hartinsufficiëntie is, zijn ACE-remmers zoals captopril, enalapril of ramipril de eerste keus. De meest voorkomende bijwerking van ACE-remmers is een ondragelijke drang om te hoesten, wat in sommige gevallen leidt tot stopzetting van de medicatie of tot overschakeling op angiotensine-receptorblokkers (effecten die sterk lijken op ACE-remmers).
Statines spelen ook een rol bij de behandeling van een hartinfarct. Statines remmen de aanmaak van cholesterol in de lever en verlagen zo de concentratie van overtollig cholesterol in het lichaam dat zich op de wanden van de bloedvaten afzet en blokkeert. Dit mechanisme wordt beschouwd als de belangrijkste oorzaak van hartaanvallen. Bijwerkingen van statines zijn onder meer gastro-intestinale klachten, leverschade en spierpijn, maar ook psychische bijwerkingen (zoals agressiviteit, geheugenverlies en gebrek aan concentratie), daarom is bij het gebruik van statines zorgvuldig medisch toezicht noodzakelijk.
Mogelijk bent u ook geïnteresseerd in de volgende onderwerpen: Geneesmiddelen tegen hoge bloeddruk
Hartkatheter
De gouden standaard voor de behandeling van een myocardinfarct is percutane transluminale coronaire angiografie (PTCA) / percutane coronaire interventie (PCI), een behandeling met een katheter.
Studies tonen aan dat deze therapie-optie betere resultaten geeft met betrekking tot het herstel van de patiënt van een hartinfarct en overleving na een hartaanval dan pure trombolyse-therapie (het oplossen van de plug die de kransslagader sluit), en daarom verdient PTCA de voorkeur boven lysis.
Als de technische mogelijkheden (hartkatheterlaboratorium) om ter plaatse een katheterinterventie uit te voeren echter niet voorhanden zijn en het transport van de patiënt naar het dichtstbijzijnde hartcentrum gepaard gaat met een zeer lange reis, is onmiddellijke lysebehandeling de aangewezen therapie.
Acute PTCA met of zonder stent is geïndiceerd voor patiënten die een hartaanval hebben gehad met of zonder ECG-veranderingen en voor patiënten met onstabiele angina pectoris. Alle drie de groepen hebben baat bij coronaire interventie.
Het is absoluut noodzakelijk om een PTCA uit te voeren, zelfs na een lysebehandeling, aangezien 20% van alle patiënten met succes met trombolyse zijn behandeld zonder verdere invasieve maatregelen, d.w.z. zonder PTCA, opnieuw een hartaanval krijgen gedurende 4-8 weken.
Meer informatie over dit onderwerp is te vinden op: Hartkatheter
Stent
In het geval van een acuut myocardinfarct is het wenselijk om binnen 60 tot 90 minuten na het hartinfarct een hartkatheteronderzoek bij de betrokkene te laten uitvoeren. De primaire percutane coronaire interventie (PCI) is niet alleen nuttig bij het stellen van een diagnose, de katheter wordt ook gebruikt voor de behandeling van een hartinfarct door de verstopte kransslagaders weer vrij te maken.
Na een plaatselijke verdoving wordt via een kleine prikplaats in de lies of op de arm een heel dun plastic buisje door een slagader naar het hart geduwd. Met deze katheter kan een stent (buisje met een roosterstructuur, meestal van metaal) in het vat worden gestoken om te voorkomen dat het vat weer wordt gesloten. Aan het uiteinde van de katheter bevindt zich een extern opblaasbare ballon waarop de stent strak gevouwen ligt. Zodra de katheter naar het vernauwde punt van de kransslagader is voortbewogen, wordt de ballon opgeblazen, waardoor het vernauwde punt wijder wordt. Tegelijkertijd ontvouwt het metalen gaas van de stent zich. De druk van de ballon drukt de stent tegen de vaatwand en blijft daar als stabiliserend element op de verwijde vaatwand. Om te voorkomen dat de stent door het organisme als een vreemd lichaam wordt herkend en daardoor een nieuwe blokkering van de slagaders wordt bevorderd, worden stents die continu medicatie afgeven en deze in het bloed afgeven (zogenaamde "medicijn afgevende stent"). Als resultaat is het risico dat de met een stent vergrote vaatgedeelten weer dicht groeien tot minder dan tien procent afgenomen. Het plaatsen van een stent lukt in 95 procent van de gevallen, de kans op een hernieuwde sluiting wordt vooral binnen de eerste zes maanden gegeven. In dit geval kan echter meestal een nieuwe stent worden ingezet.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Implantatie van een stent na een hartaanval
Bypass operatie
Bij een bypass-operatie wordt als het ware een omleiding ingebouwd voor een geblokkeerde kransslagader. Hiervoor gebruikt men meestal een lichaamseigen bloedvat (bijvoorbeeld uit het onderbeen). Dit is verbonden met de hoofdslagader en verbonden met de kransslagader achter de vernauwing. Hierdoor kan het bloed langs het geblokkeerde gebied stromen en het achterliggende weefsel van voedingsstoffen voorzien. Bypass-chirurgie wordt meestal gedaan met de borst open. Er wordt een huidincisie gemaakt en vervolgens wordt de benige borst geopend zodat de chirurg bij het hart kan komen. De operatie wordt vaak uitgevoerd aan de hart-longmachine. In dat geval kan de machine gedurende een bepaalde tijd de pompfunctie van het hart overnemen. Het hart zelf kan zo lang met medicijnen worden geïmmobiliseerd. Dit maakt een operatie veel gemakkelijker en verhoogt de nauwkeurigheid. Zonder hart-longmachine wordt de bypass eerst aan de aangetaste kransslagader vastgemaakt. De hoofdslagader van het lichaam wordt dan gedeeltelijk afgesloten met een klem. Op deze manier kan de bypass worden aangesloten op de hoofdslagader zonder dat er bij elke hartslag bloed uit het gat sijpelt. Nadat het vat met succes is vastgenaaid, wordt de klem weer verwijderd. Afhankelijk van de operatietechniek duurt een bypassoperatie drie tot acht uur. Het wordt altijd uitgevoerd onder algemene anesthesie.
Mogelijk bent u ook geïnteresseerd in dit onderwerp: Hart-bypass
Therapie op lange termijn
Een begeleidend langdurige anticoagulantia moet worden gedaan dat het klonteren van bloedplaatjes tegengaat. Geschikte medicijnen zijn Acetylsalicylzuur (bijv.Aspirine ®) zoals Clopidogrel (bijv. Plavix ®), die behoren tot de groep van bloedplaatjesaggregatieremmers, d.w.z. het klonteren, dat zou moeten voorkomen dat bloedplaatjes klonteren. De mortaliteit van patiënten in het eerste jaar na een hartaanval wordt door deze therapeutische maatregelen met 15% verminderd, het risico op een nieuwe hartaanval met 30%.
Als er bloedstolsels (trombi) in het linkerventrikel zijn die zijn bevestigd door echocardiografie (hartecho / cardiale echografie), is medicamenteuze behandeling geïndiceerd, die de stollingsbevorderende stoffen in het bloedplasma tegengaat. Serveer hiervoor Coumarins (Groep anticoagulantia (anticoagulantia), Marcumar®), die minimaal drie maanden worden gebruikt. Het risico dat de trombi losraken van het ventrikel en in de hersenslagaders zweven met een daaropvolgende beroerte, wordt verminderd door cumarine in te nemen.
Duur van de therapie
Er zijn veel verschillende manieren om een hartaanval te behandelen. Afhankelijk van het type, de grootte en de complicaties van het infarct worden verschillende therapieën gecombineerd. De acute therapie, die meestal in de ambulance plaatsvindt, bestaat uit zuurstof, vaatverwijdende medicijnen en pijnstillers. Dan moet de oorzaak van het hartaanval zo snel mogelijk in een ziekenhuis worden weggenomen. Dit is meestal in een geblokkeerde kransslagader. De voorheen verstoorde bloedstroom wordt weer verzekerd door een bypass-operatie of het inbrengen van een stent (een draadgaas dat het vat openhoudt). Deze operaties zijn nu routinematige behandelingen en duren meestal maar 30 minuten (stentoperatie) tot 8 uur (bypassoperatie). Afhankelijk van de complicaties die zich op de lange termijn voordoen, kan dit worden gevolgd door medicamenteuze behandelingen die jarenlang duren. Bij hartritmestoornissen moeten bloedverdunners en geneesmiddelen die het juiste ritme behouden, meestal levenslang worden ingenomen. Als alternatief kan een pacemaker worden gebruikt. Dit geeft het hart een vaste hartslag door middel van elektrische impulsen. Als hartfalen optreedt, moet dit ook levenslang met medicatie worden behandeld.
Therapie van een stille hartaanval
De stille hartaanval wordt behandeld als een normale hartaanval. Alleen het toedienen van pijnstillers kan meestal worden bespaard, aangezien een stille hartaanval wordt gekenmerkt door de afwezigheid van de anders typische pijn. Terwijl de hartaanval plaatsvindt en direct daarna, bestaat de therapie in eerste instantie uit het toedienen van zuurstof en het opheffen van het bovenlichaam. Door het verhoogde bovenlichaam stroomt er niet te veel bloed terug naar het hart, waardoor dit enigszins wordt verlicht. Nitraten, of vasodilatoren, worden in de ader of als spray op de tong toegediend. Bloedverdunners moeten ook worden gegeven. Net als bij een "normale" hartaanval, moet de vernauwing in het bloedvat in het volgende ziekenhuis worden verwijderd. Dit gebeurt meestal met een stent. Als alternatief kan een bypass-operatie worden overwogen. Aangezien stille hartaanvallen vaak gebaseerd zijn op een niet-cardiale (d.w.z. niet voortkomend uit het hart) ziekte zoals diabetes mellitus (diabetes), dient deze primair te worden behandeld. Dit kan verdere langdurige schade of een nieuwe hartaanval voorkomen. Ook complicaties zoals hartritmestoornissen en a Hartfalen (Hartfalen) moet worden behandeld met medicatie en zorgvuldig worden gecontroleerd in de volgende jaren.
Mogelijk bent u ook geïnteresseerd in het volgende onderwerp: Stille hartaanval
Hoe kun je een nieuwe hartaanval voorkomen?
Om een volgende hartaanval te voorkomen, moet men vooral de bestaande onderliggende ziekte behandelen. Dit zijn vaak hartaandoeningen, maar hoge bloeddruk kan ook zijn diabetes ("Diabetes") of een onbalans in bloedlipideniveaus. Al deze ziekten kunnen met medicatie worden aangepast. Ook na een hartinfarct is het raadzaam om deel te nemen aan een revalidatieprogramma. Hier vinden trainingen plaats over alle aspecten van cardiovasculaire gezondheid. Daarnaast leer je na een hartinfarct langzaam en voorzichtig je eigen lichaam te ontlasten. Met name lichamelijke activiteit en training voorkomen op de lange termijn een volgende hartinfarct. Een uitgebalanceerd dieet is ook nuttig.
Lees ook ons onderwerp: Hoe voorkom je een hartaanval?
Richtlijnen
Medische richtlijnen worden systematisch ontwikkeld Hulp bij besluitvorming over de juiste medische procedure voor speciale gezondheidsproblemen en zorg voor een De begeleiding wat betreft de Behandeling van ziekten De huidige richtlijnen worden verstrekt door de Duitse Vereniging voor cardiologie-, Heart and Circulatory Research e.V. gepubliceerd en onderscheiden in therapie Hartaanval tussen infarcten met bepaalde kenmerken op het elektrocardiogram (met a ST-segmentverhoging, STEMI) en zonder (zonder ST-verhoging, NSTEMI). De hartaanval met veranderingen in de EKG (STEMI) is de ernstigere gebeurtenis, omdat deze meestal wordt veroorzaakt door een volledige sluiting van een Kransslagader is veroorzaakt.
De richtlijnen stellen dat het eerste therapeutische doel bij dit type hartaanval het meest mogelijke is vroege heropening van het gesloten vat, hetzij mechanisch met behulp van een Katheter of medicinaal (Fibrinolyse). De voorkeursmethode voor een acute STEMI is deze Herstel van de bloedcirculatie van de hartspier betekent Hartkatheter (PCI, percutane coronaire interventie). Het gebruik van zogenaamde Geneesmiddel-afgevende stents (Geneesmiddel-afgevende stents) aanbevolen, tenzij de patiënt een verhoogd risico loopt op bloeding door andere medische aandoeningen. In dit geval verdienen stents van puur metaal de voorkeur. Volgens de richtlijn geldt dat hoe eerder deze behandeling is, hoe groter de kans dat dat gebeurt hart de Hartaanval overleeft met weinig schade. De richtlijn myocardinfarct maakt ook onderscheid tussen de verschillende Soorten kathetertherapie. De kathetertoegang via de Arm slagader verdient de voorkeur, maar alleen als de behandelende arts voldoende ervaring heeft met deze aanpak. Het tarief van Complicaties en Bloeden zijn bij de ingang bij de Arm verminderd vergeleken met de kathetertoegang via de Been slagader.
Een manier van Hartaanval therapie Over speciale katheters wordt ook vermeld in de richtlijnen. De Thrombi (Bloedprop die het vat afsluit, wat leidt tot een hartaanval) kan direct worden afgezogen via speciale katheters. Na een succesvol opwekking na een Hartstilstand is de aanbeveling van de richtlijn Om getroffen personen te koelen (therapeutische onderkoeling). Nieuw opgenomen in de richtlijnen Medicatie zijn twee Antiplatelet-medicijnen (Prasugrel en Ticagrelor), deze remmen het samenklonteren van bloedplaatjes en worden vaak 'bloedverdunner"De twee nieuwe medicijnen zijn bedoeld om de oudere te geven Geneesmiddel clopidogrel de voorkeur hebben in de toekomst.
Ook een aanbeveling met betrekking tot de Verandering van levensstijl vind je in de richtlijnen. Vooral dat Rook moet onmiddellijk worden opgegeven door mensen met een verhoogd risico op een hartaanval.