Borstkanker
Synoniemen in bredere zin
- Borstkanker
- Moeder Ca
- Invasieve ductale moeder Ca
- Invasieve Lobular Mum Ca
- inflammatoire borst ca.
Engels: borstkanker
Definitie van borstkanker
Borstkanker (borstkanker) is een kwaadaardige gezwel (kwaadaardige tumor) van de vrouwelijke of mannelijke borst.
De kanker kan afkomstig zijn uit de kanalen van de klieren (melkkanalen = ductaal carcinoom) of uit het weefsel van de glandulaire lobben (lobulair carcinoom).

Voorkomen in de bevolking
Borstkanker (Mamma-Ca) is de meest voorkomende kwaadaardige tumorziekte bij vrouwen.
Elk jaar krijgen ongeveer 50.000 vrouwen borstkanker in geïndustrialiseerde landen. Met andere woorden, dit betekent dat bijna elke 8e tot 10e vrouw in geïndustrialiseerde landen zo'n tumor in haar leven zal krijgen.
De tijd van herhaling van borstkanker is meestal rond de leeftijd van 40 jaar. Een ander moment waarop vrouwen in toenemende mate borstkanker krijgen, is na de menopauze (climacterisch). Jonge vrouwen van in de twintig kunnen echter ook borstkanker krijgen.
Rond de leeftijd van 40 jaar is borstkanker de belangrijkste doodsoorzaak voor vrouwen in geïndustrialiseerde landen.
Als men kijkt naar het aantal nieuwe gevallen van borstkanker in de loop van een paar jaar, dan komt men tot de conclusie dat het aantal vrouwen dat elk jaar borstkanker krijgt, van jaar tot jaar toeneemt (toenemende incidentie van borstkanker).
In de ontwikkelingslanden is het echter heel anders. Borstkanker is daar een zeldzaamheid.
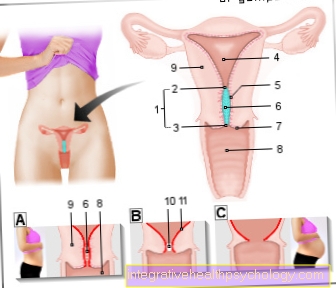
Illustratie borstkanker

Borstkanker - Borstkanker
(Kwaadaardige tumor van de borstklier)
- Axillaire lymfeklieren -
Nodi lymphoidei oksel - Lymfevaten -
Vasa lymphatica - Melkkanaal -
Melkkanalen - Lobulus van de borstklier -
Lobuli glandulae mammariae - Vetweefsel -
Corpus adiposum mammae - Kankercel -
Cel met veranderd genetisch materiaal
(Gemuteerde cel) - Nucleair lichaam -
Kern - Celwand
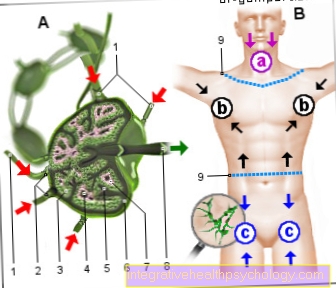
Symptomen van borstkanker:
a - Vergrote lymfeklieren
b - knobbeltje in de borst
c - vloeistoflekkage
uit de tepel
d - kuiltjes in de huid in de borst
e - verandering in kleur,
Grootte, vorm van de borst
A - ductaal carcinoom
(80%) - melkkanaalkanker, ontwikkeld
gelegen in de cellen van de melkkanalen
A1 - Carcinoom van Paget -
er ontwikkelt zich een ductaal carcinoom
vooral in het tepelweefsel
B - Lobulair carcinoom
(15%) - lobulaire kanker,
ontstaat in de melkklieren
Een overzicht van alle Dr-Gumpert-afbeeldingen vindt u op: medische illustraties
Borstkanker van de tepel
Borstkanker van de tepel wordt ook wel de ziekte van Paget genoemd. Deze kanker kan lokaal of invasief groeien. In tegenstelling tot klassieke borstkanker vertoont de ziekte van Paget enkele karakteristieke symptomen. Jeukende, branderige en schilferige huidveranderingen op de tepel zijn typisch. Er kunnen ook intrekkingen op de tepel zijn of een bloederige dissectie van de tepel.
Bij het diagnostisch onderzoek wordt met een stoot een klein stukje weefsel verwijderd en dit wordt onderzocht door de patholoog. Mammografie en echografie worden ook uitgevoerd. Borstkanker op de tepel is vergelijkbaar met verschillende huidtumoren of goedaardige huidveranderingen die ook in dit gebied kunnen optreden. Indien mogelijk wordt de therapie operatief uitgevoerd, gevolgd door systemische therapie.
Lees meer over het onderwerp: de ziekte van Paget
Oorzaken en risicofactoren
De exacte oorzaak van het ontstaan van borstkanker is nog onbekend. Bij ongeveer 5% van alle borstkankerpatiënten werd echter een verband gevonden tussen borstkanker en een verandering in een gen (autosomaal - recessief erfelijke genmutatie).
Meer over de oorzaken op: Oorzaken van borstkanker
De verandering (mutatie) bij de getroffenen is ofwel op het BRCA-1-gen (Borst ca.ncer 1-gen = borstkanker-gen 1) op chromosomen 17 of het BRAC-2-gen (Borst ca.ncer 2-gen = borstkanker - gen 2) op chromosomen 13. Als een patiënt zo'n verandering in een gen erft, heeft hij een verhoogd risico op het krijgen van borstkanker.
Als je nog meer interesse hebt in dit onderwerp, lees dan ons volgende artikel hieronder: BRCA-mutatie
Andere risicofactoren die de ontwikkeling van borstkanker kunnen bevorderen zijn
- een vroeg begin van de menstruatie (menarche)
- evenals laat begin van de menopauze (menopauze)
- geen kinderen (nulliparous)
- Vrouwen die hun eerste kind hebben gekregen na de leeftijd van 30 jaar (late Primipara)
Vraag andere risicofactoren
- Overgewicht (obesitas)
- Eierstokkanker (eierstokkanker)
- Baarmoederkanker (endometriumkanker)
- Kanker van de dikke darm en het rectum (darmkanker / colorectale kanker)
Sommige goedaardige veranderingen in het borstweefsel (bind- en / of klierweefsel) (mastopathie graad 2 en 3) kunnen ook een verhoogd risico op borstkanker zijn. Roken verhoogt ook het risico op het ontwikkelen van borstkanker.
Wat zijn risicofactoren?
Bij risicofactoren wordt onderscheid gemaakt tussen hormonale, erfelijke en andere risicofactoren. Als het gaat om hormonale risicofactoren: hoe langer de actieve hormonale periode, hoe groter het risico. Dit betekent dat vrouwen met een vroeg begin van menstruatiebloedingen en een laat begin van de menopauze een verhoogd risico lopen. Dit is ook het geval bij vrouwen met geen of weinig zwangerschappen, evenals bij het gebruik van hormonale anticonceptiva in de afgelopen 5 jaar of hormonale preparaten na de menopauze.
Een van de erfelijke risicofactoren voor borstkanker is de mutatie in het BRCA-gen, het borstkankergen. Er zijn echter een aantal andere mutaties die tot de risicofactoren behoren voor het ontwikkelen van borstkanker. Naast deze twee grote groepen risicofactoren zijn er nog andere factoren die worden samengevat onder andere risicofactoren.
Deze omvatten bijvoorbeeld ouderdom, hoge dichtheid van borstweefsel, lage lichamelijke activiteit, gebrek aan slaap, roken of diabetes mellitus type 2. Een positieve geschiedenis van borstkanker is ook een van de risicofactoren voor borstkanker. Een positieve medische geschiedenis betekent een bestaande borstkanker aan de ene kant of een andere laesie die nog niet is gedegenereerd.
Lees hier meer over op onze website Risico op borstkanker.
Wat is het gen voor borstkanker?
Het borstkankergen is een mutatie, d.w.z. een verandering in de genetische samenstelling, in de BRCA-genen. Er zijn veel andere genen die worden geassocieerd met een hoger risico op borstkanker, maar het BRCA-gen is het best bestudeerd. De mutatie wordt overgeërfd als een autosomaal dominante eigenschap. Dit betekent dat als één ouder drager is van de mutatie, kinderen 50 procent kans hebben om deze mutatie te erven en dus een verhoogd risico op kanker.
Mensen met een mutatie in dit gen hebben een levenslange kans van ongeveer 60-75 procent op het ontwikkelen van borstkanker en, afhankelijk van de exacte mutatie, een levenslange kans van 10-60 procent op eierstokkanker. Typerend voor het gen voor borstkanker is de vroege leeftijd waarop tumoren ontstaan en de tijd dat ze vaker voorkomen dan bij de normale populatie. Als een mutatie in het BRCA-gen wordt vermoed in de familie, kan genetische testen worden uitgevoerd. Eerst wordt iemand die al ziek is, getest en bij een positieve uitslag kan de directe familie genetisch onderzoek worden aangeboden. Ook bij een kwart van alle mannen met borstkanker wordt het borstkankergen aangetroffen. Omdat het kankerrisico zo verhoogd is, worden alle risicopersonen opgenomen in een geïntensiveerd programma voor vroege detectie om eventuele tumorbevindingen zo vroeg mogelijk op te sporen.
Meer informatie over het onderwerp is te vinden op: Is borstkanker erfelijk?
Leeftijd
Leeftijd is een risicofactor voor borstkanker.
Het risico op het ontwikkelen van borstkanker neemt toe met de leeftijd, en jongere vrouwen worden zelden getroffen. De meerderheid van de vrouwen krijgt pas vanaf de leeftijd van 40 jaar en vooral vanaf de leeftijd van 50 jaar borstkanker. De meeste ziekten treden op na de menopauze.
De gemiddelde leeftijd waarop borstkanker begint is 64 jaar.
Alle andere kankers komen gemiddeld pas op oudere leeftijd voor. Het risico op het ontwikkelen van borstkanker wordt verder verhoogd als een late groeispurt optreedt tijdens de adolescentie of als de menopauze (climacterisch met daaropvolgende menopauze) laat optreedt.
Statistisch gezien lopen vrouwen die ouder waren dan 30 jaar toen hun eerste kind werd geboren ook meer risico op het ontwikkelen van borstkanker.
Borstkanker door roken
Roken is een belangrijke risicofactor voor borstkanker. Studies hebben aangetoond dat vrouwen die roken, 17% meer borstkanker krijgen. Bij sterke vrouwen wordt dit percentage zelfs met 21% verhoogd. Het is ook interessant dat vrouwen die meer dan 5 jaar voor hun eerste zwangerschap rookten, een bijzonder risico lopen. Dit heeft te maken met het feit dat de borst pas na de eerste zwangerschap volledig differentieert en daarvoor erg kwetsbaar is voor schadelijke invloeden.
Borstkanker door alcohol
Alcoholgebruik is een risicofactor voor borstkanker of andere vormen van kanker Alcohol is waarschijnlijk het meest schadelijke effect als het dagelijks wordt geconsumeerd. Dan zijn zelfs kleine hoeveelheden alcohol (5-15 gram) voldoende om schadelijke effecten te hebben op het borstklierweefsel. Daarom is onthouden van alcohol veel effectiever dan simpelweg de dosis verlagen.
Borstkanker en de pil - is er een verband?
Het gebruik van de pil kan het risico op borstkanker vergroten. Dit komt door de hormonen die in de pil zitten. In een recentere studie werd aangetoond dat het risico op borstkanker met wel twintig procent kan worden verhoogd als u de pil momenteel gebruikt of als u deze tot 5 jaar geleden heeft ingenomen. Het risico neemt toe naarmate u de pil langer gebruikt. In absolute termen betekent dit 13 extra vrouwen op de 100.000 die borstkanker krijgen, wat kan worden omgerekend in 0,013%. Het verhoogde risico op borstkanker moet altijd worden afgewogen tegen de voordelen die de pil met zich meebrengt.
Vitamine D en borstkanker - wat is de relatie?
Studies hebben aangetoond dat lage vitamine D-spiegels geassocieerd zijn met een hogere sterfte aan borstkanker door alle oorzaken. Het is echter niet duidelijk of vergevorderde kankers tot een lager vitamine D-gehalte leiden, d.w.z. of dit het gevolg is van de kanker of de oorzaak van het ernstiger beloop. Tot nu toe wordt het echter niet aanbevolen om vitamine D-supplementen in één keer in te nemen, omdat de effecten van de preparaten op het beloop van de ziekten nog niet voldoende zijn onderzocht.
Ziekte opkomst
Borstkanker ontwikkelt zich vanaf de voorbereidende stadia gedurende meerdere jaren. Aanvankelijk veranderen normale cellen (gedifferentieerde cellen) in de tijd, ze dedifferentiëren als het ware (ongedifferentieerde cellen). Ze kunnen dan meestal niet meer worden gecontroleerd door de reguleringsmechanismen van het lichaam, maar blijven zelfstandig groeien en veranderen. Uiteindelijk verliezen de kankercellen hun oorspronkelijke functie.
Het voorstadium (precancerosis) van borstkanker van de uitscheidingskanalen (invasief ductaal mammacarcinoom) is een zogenaamd oppervlaktecarcinoom van de melkkanalen (ductaal carcinoom in situ = DCIS). Het is goed voor 90% van alle voorlopers van borstkanker. Bij dit oppervlaktecarcinoom zijn de cellen al aan het veranderen, maar groeien ze niet destructief in de diepten van het weefsel. Zoals de naam al doet vermoeden, groeien carcinomen aan het oppervlak oppervlakkig. Ze kruisen een bepaalde lijn (basaalmembraan) die de oppervlakkige cellen niet van het omringende weefsel scheidt. De kankercellen van het carcinoom van het oppervlak nestelen zich ook niet (metastaseren) in andere organen. Ongeveer 20% van deze carcinomen aan het oppervlak van de melkkanalen komen aan beide zijden en op meerdere plaatsen (meerdere) voor.
Als een dergelijk oppervlakkig carcinoom sneller groeit (prolifereert) dan er vaten kunnen ontstaan die het oppervlakkige carcinoom van voedingsstoffen kunnen voorzien, kunnen sommige delen van de tumor afsterven (necrose). Deze dode delen kunnen in het verdere verloop verkalken. Deze verkalkingen kunnen met mammografie in borstkankerweefsel worden opgespoord.
Destructieve (destructieve, invasieve) borstkanker die het omliggende weefsel binnendringt (infiltreert) kan ontstaan uit deze carcinomen van de melkkanalen aan het oppervlak, d.w.z. het voorstadium van borstkanker van de melkkanalen. Dit gebeurt meestal in minder dan 10 jaar.
Het voorstadium van borstkanker van de lobben (invasief lobulair mammacarcinoom) is ook een oppervlaktecarcinoom (lobulair carcinoom in situ = LCIS). Dit prolifereert niet in de kanalen maar in het weefsel van de lobben (lobben). Dood weefsel komt minder vaak voor dan bij oppervlakkig carcinoom van de melkkanalen, en daarom komen verkalking minder vaak voor. Ongeveer 30% ervan komt aan beide kanten voor en ongeveer 60% ervan bevindt zich (gelokaliseerd) op verschillende plaatsen (multicentrisch). Na ongeveer 25 jaar ontwikkelt dit voortraject zich tot borstkanker van de lobben.
Lees ook onze pagina's Borstkanker stadia en Borstkanker.
Borstkanker van de melkkanalen is de meest voorkomende vorm van borstkanker, gevolgd door borstkanker van de lobulus. Een andere zeldzame vorm van borstkanker is mucineus carcinoom, ook wel galziekte genoemd, dat dik slijm kan produceren. Medullair carcinoom en papillair carcinoom vertegenwoordigen ook andere zeldzame vormen van borstkanker, andere zeldzame vormen zijn tubulair carcinoom, adenoïd-cystisch carcinoom en comedo-carcinoom. Dit laatste is een kwaadaardige tumor met dode cellen (necrose) in het midden.
Zogenaamde inflammatoire borstkanker (inflammatoire borstkanker) neemt een speciale vorm aan. Het is goed voor 1-4% van alle borstkanker. De naam komt van het feit dat de borst eruitziet alsof er een ontsteking is. De kolonisatie van kankercellen in het lymfestelsel (lymphangiosis carcinomatosa) van de huid leidt tot oververhitting en roodheid (erytheem) van de borst. De borst is ook opgezwollen. De huid heeft inkepingen (oranje huid). In het geval van een borst met dit type uiterlijk moet altijd duidelijk worden gemaakt of het een ontsteking of borstkanker is.
Lees ook ons artikel hierover Zwelling van de borst.
Het carcinoom van Paget (de ziekte van Paget van de borst) is een speciale vorm van borstkanker. Bij dit type borstkanker verbindt de knobbel zich met de tepel (tepel). De tepel is rood, schilferig en jeukt
Welke soorten borstkanker zijn er?
Er zijn een aantal classificaties die de verschillende soorten borstkanker structureren. U kunt bijvoorbeeld kijken naar de histologie, d.w.z. de weefselsamenstelling, van kanker. Hierbij wordt onderscheid gemaakt tussen in situ carcinomen en invasieve carcinomen. In situ carcinoom is een niet-invasief groeiende tumor die de celgrenzen nog niet heeft overschreden. In deze groep blijft histologie ductaal en lobulair in-situ carcinoom differentiëren. In het geval van invasieve carcinomen zijn de meest voorkomende carcinomen "van het niet-speciale type" (NST), die niet aan een specifiek type kunnen worden toegewezen.
Speciale vormen van borstkanker zijn inflammatoire borstkanker (inflammatoire borstkanker) en de ziekte van Paget, een inflammatoire tumor van de tepel. Vervolgens kunt u de verschillende soorten borstkanker indelen op basis van hun receptorstatus, die relevant is voor de therapiebeslissing. De bekendste is triple negatieve borstkanker, die geen receptoren heeft voor antistoffen of hormonen. Alle constellaties van receptoren zijn onderverdeeld in verschillende groepen en samen met de grootte en differentiatie van de tumor is de therapie hiervan afgeleid.
Lees meer over het onderwerp: Welke soorten borstkanker zijn er?
Wat zijn de tekenen van borstkanker?
Borstkanker gaat meestal pas in een vergevorderd stadium gepaard met symptomen. De vroegste vorm van DCIS vertoont slechts symptomen bij ongeveer 20% van alle vrouwen. Het is mogelijk dat er inkepingen op de borst zitten, die ook rood kunnen worden. U moet altijd letten op asymmetrieën van de huid en de contouren van de borst. Dit kunnen tekenen zijn van lokale veranderingen in het borstweefsel. Een teken dat gestructureerde kankerscreening vroegtijdig zou moeten detecteren, is lokale verharding van de borst.
Ze zijn vaak wazig, ongevoelig voor druk en kunnen niet worden verplaatst. De meest voorkomende lokalisatie is in de bovenste en buitenste delen van de borst en bij de oksel. Als onderdeel van kankerscreening worden ook de lymfeklieren in de oksel gepalpeerd, omdat deze bij gevorderde borstkanker vergroot kunnen worden om te palperen. Door de verplaatste groei van borstkanker kunnen lymfevaten verstopt raken en lymfoedeem ontstaan. Dit leidt tot het vasthouden van water in de borst en kan leiden tot huidveranderingen zoals sinaasappelschil. Als borstkanker in een vergevorderd stadium is, kan dit zich manifesteren als verminderde prestaties en gewichtsverlies.
Lees meer over het onderwerp: Hoe herken je borstkanker?
Hoe kan ik borstkanker herkennen?
Om borstkanker vroegtijdig op te sporen, moet u uw eigen borst regelmatig scannen.
Het wordt aanbevolen om de borsten ongeveer een week na de menstruatie te voelen op knobbels en veranderingen, gedurende deze periode is het borstweefsel erg zacht en gemakkelijk te onderzoeken. De oksel moet ook worden gepalpeerd op gezwollen lymfeklieren. Er zijn verschillende manieren om de borst te palperen. Een gynaecoloog moet worden gevraagd naar de juiste implementatie. In de regel zijn de knobbels die tijdens zelfonderzoek worden ontdekt, goedaardig (vooral bij jonge vrouwen), maar elke verandering moet door een arts worden opgehelderd.
Een borsttumor wordt in meer dan de helft van de gevallen in het bovenste buitenste kwart van de borst aangetroffen, daarom verdient dit gebied ook speciale aandacht bij zelfonderzoek. Borstkanker is echter niet altijd gemakkelijk op te sporen bij zelfonderzoek.
Bovendien moet elke vrouw eenmaal per jaar een vroege diagnose laten onderzoeken door een gynaecoloog. Lichamelijk onderzoek en regelmatige medische controles spelen een belangrijke rol bij de vroege opsporing van borstkanker. Vrouwen tussen de 50 en 69 jaar hebben de mogelijkheid om elke twee jaar een mammografiescreening (thoraxfoto) te ondergaan. Vóór de leeftijd van 50 komt slechts ongeveer 20 procent van alle borsttumoren voor, daarom zouden alleen hoogrisicopatiënten vóór de leeftijd van 50 regelmatig een mammografiescreening moeten ondergaan.
Een andere belangrijke manier om een borsttumor in een vroeg stadium op te sporen is, naast zelfonderzoek en mammografiescreening, een echografisch onderzoek (Echografie) van de borst.Ook als bij het palpatieonderzoek een knobbel werd ontdekt, wordt er altijd een echografisch onderzoek uitgevoerd. Er kan bijvoorbeeld onderscheid worden gemaakt tussen een goedaardige cyste in de borst (holte gevuld met vloeistof) of een fibroadenoom (vaak voorkomende goedaardige vorming van nieuw weefsel in de vrouwelijke borst).
Sommige vormen van borsttumoren kunnen met het echografisch onderzoek worden gediagnosticeerd, in onduidelijke gevallen wordt men voor de zekerheid gewend Borstbiopsie (afnemen van een weefselmonster) genomen en onderzocht.
In principe is het raadzaam om voor elke waargenomen verandering in de borst een arts te raadplegen.
Veranderingen die wijzen op borstkanker kunnen zijn:
- nodulaire tactiele bevindingen,
- nieuw verschenen intrekkingen en uitstulpingen van de borst,
- Afscheiding uit de tepel
- een terugtrekking van de tepel.
Borstkanker kan vroegtijdig worden opgespoord of uitgesloten door verder onderzoek.
Lees ook onze pagina Borstkanker detecteren, Pus uit de tepel
Is borstpijn een indicator van borstkanker?
Borstkanker veroorzaakt in de vroege stadia geen pijn of ander ongemak.
Cyclische pijn op de borst, die regelmatig voorkomt in verband met de menstruatiecyclus en meestal verdwijnt bij het begin van uw menstruatie, is in de meeste gevallen te wijten aan hormoonfluctuaties en is daarom geen reden tot bezorgdheid en is geen teken van borstkanker.
In latere stadia kan borstkanker soms pijn veroorzaken, die in de meeste gevallen eenzijdig in één borst optreedt en geen verband houdt met de menstruatiecyclus.
Waar wordt borstkanker gevonden?
Borstkanker bevindt zich meestal in het bovenste, buitenste kwadrant en kan zich uitstrekken tot aan de lymfedrainagepaden in de oksel. De reden hiervoor is dat op dit punt het grootste kliervolume aanwezig is. Theoretisch kan borstkanker ook ergens anders in de borst voorkomen.
Symptomen
Vaak wordt borstkanker niet gedetecteerd door een bepaald ongemak of pijn. De meeste borstkanker wordt vastgesteld wanneer de betrokkene of de gynaecoloog tijdens de controle een knobbeltje voelt.
Er zijn echter enkele tekenen die op zijn minst moeten worden opgehelderd of het om borstkanker kan gaan.
Deze omvatten bijvoorbeeld verharding van de borst of de borsthuid, evenals pijn, druk of een gevoel van spanning in de borst.
In aanvulling op:
- Intrekking van de borsthuid
- Ontsteking van de borst of borsthuid
- Jeuk rond de tepel
- Veranderingen in de tepel
of - Vloeistof lekt uit de tepel (vooral bloederige afscheiding)
Zoals bij elke vorm van kanker, kan borstkanker ook algemene symptomen hebben, zoals een algemeen gevoel van zwakte, verminderde eetlust, gewichtsverlies (onbedoeld, in korte tijd) of nachtelijk zweten. Een of meer van deze symptomen hoeven echter niet per se door borstkanker te worden veroorzaakt. . Ze kunnen ook worden veroorzaakt door andere ziekten.
In meer gevorderde stadia wordt borstkanker soms pas herkend als dochtertumoren (metastasen) zich hebben verspreid naar lymfeklieren of andere organen.
Lees hier meer over: Betrokkenheid van lymfeklieren bij borstkanker
Afhankelijk van de locatie van de tumorafzetting (metastasen) kunnen symptomen als een voelbare verdikte lymfeklier in de oksel, kortademigheid of ademhalingsmoeilijkheden, botpijn, maar ook hoofdpijn, bewustzijnsverlies en verminderde gevoeligheid het gevolg zijn.
Deze klachten worden niet uitsluitend veroorzaakt door kanker en kunnen ook voorkomen bij andere ziekten of in sommige gevallen bij gezonde mensen.
Lees hier meer over op onze website Symptomen van borstkanker.
Borstkanker pijn
Pijn op de borst komt zeer vaak voor, waarbij bijna alle vrouwen pijn op de borst ervaren, vooral in de tweede helft van de cyclus. Deze pijn wordt gewoonlijk beter of verdwijnt met het begin van uw menstruatie.
Deze klachten zijn onschadelijk en worden veroorzaakt door hormonen.
Borstkanker veroorzaakt geen ongemak of pijn, vooral niet in de vroege stadia. Symptomen zoals pijn, druk of beklemming in de borst kunnen echter optreden bij borstkanker.
Omdat deze symptomen van borstkanker ook op andere ziekten kunnen duiden (bijvoorbeeld met vocht gevulde cysten in de borst), is het altijd raadzaam om de symptomen door een gynaecoloog te laten ophelderen om de werkelijke oorzaak te achterhalen.
Lees hier meer over de Tekenen van borstkanker.
Rugpijn
Indien rugpijn optreedt die alleen in verband kan worden gebracht met borstkanker, moet rekening worden gehouden met het vermoeden van botmetastasen. Rugpijn kan natuurlijk vele andere oorzaken hebben, maar als bekend is dat u borstkanker heeft, dient een uitzaaiing zoveel mogelijk te worden uitgesloten.
Metastasen
In de vergevorderde stadia van borstkanker kunnen tumoren zich verspreiden (metastasen) naar andere organen, bijvoorbeeld in de botten.
Individuele borstkankercellen migreren naar andere weefsels of organen via de bloed- of lymfestroom. Tot dusverre heeft het geen zin om met behulp van geavanceerde methoden naar deze individuele cellen te zoeken, aangezien veel ervan omkomen als gevolg van adjuvante hormonen of chemotherapie.
Toch kunnen sommige van deze borstkankercellen vroeg of laat uitgroeien tot uitzaaiingen, meestal:
- in de botten
- de longen
- de lymfeklieren boven het sleutelbeen
- de lever
- van de huid
of - in de hersenen
Deze metastasen kunnen decennia na een aanvankelijk succesvolle behandeling van borstkanker nog worden ontdekt. Op dit moment is het niet altijd mogelijk om een blijvende genezing te bereiken wanneer uitzaaiingen optreden bij borstkanker.
Het huidige doel van de behandeling is om de ziekte zo lang mogelijk onder controle te houden, de symptomen te verlichten en de kwaliteit van leven van de getroffenen te behouden. Afhankelijk van waar uitzaaiingen zijn ontstaan, kan het ziekteverloop sterk variëren.
Bij de behandeling spelen verschillende factoren een rol, zoals de biologische kenmerken van de tumor, leeftijd, hormonale toestand, algemene gezondheid en de wensen van getroffenen.
Bij de behandeling van metastasen worden voornamelijk medicijnen overwogen, omdat ze een systemisch effect hebben (dat het hele lichaam beïnvloedt).
Hormoon- en chemotherapieën zijn beschikbaar, en bisfosfonaten voor botmetastasen. In sommige gevallen kunnen metastasen ook worden geopereerd of bestraald.
Lees hieronder meer informatie over dit onderwerp Metastasen bij borstkanker.
Botmetastasen
Botmetastasen bij borstkanker worden meestal aangetroffen in de wervelkolom, het bekken of lange buisvormige botten zoals het dijbeen. U kunt pijn in het gebied of plotselinge breuken zonder trauma opmerken. Botmetastasen worden ofwel gestabiliseerd door een operatie of ze kunnen worden bestraald. De bestraling kan er zowel toe leiden dat de botsubstantie weer stabieler wordt als ook de pijn verlichten. Welke therapiemethode wordt gebruikt, moet altijd in het individuele geval worden bepaald.
Metastasen in de lever
Metastasen in de lever zijn niet atypisch voor gevorderde borstkanker en treden vaak op binnen drie jaar na de eerste diagnose. Typische symptomen zijn onder meer een gele verkleuring van de huid of een voelbare vergroting van de lever. Zolang ze lokaal kunnen worden afgebakend en nog niet rond grotere schepen zijn gegroeid, kunnen ze worden bediend en verwijderd. Het is belangrijk dat de metastasen in hun geheel worden verwijderd en dat er geen restanten achterblijven.
Metastasen in de hersenen
Metastasen in de hersenen kunnen zich uiten in de vorm van verlamming, andere mislukkingen of persoonlijkheidsveranderingen. Dit hangt sterk af van hoe groot de metastase is en waar deze zich in de hersenen bevindt. Als er slechts een enkele metastase is, zou geprobeerd worden deze met een operatie te verwijderen en vervolgens de regio te bestralen. Bestraling van de hele hersenen wordt overwogen als er twee of meer metastasen zijn. Naast deze specifieke therapie moet ook systemische chemotherapie, immuun- en hormoontherapie worden gebruikt.
Wat betekent betrokkenheid van de lymfeklieren?
Lymfeklierbesmetting betekent over het algemeen dat tumorcellen zich hebben opgehoopt in de lymfeklieren. Het betekent ook dat het geen kwestie meer is van lokale tumorgroei, maar dat de tumor al systemisch is uitgespreid. De tumorcellen worden via de lymfedrainagepaden in de borst naar de dichtstbijzijnde lymfeklieren getransporteerd. In het geval van de borst zijn dit de lymfeklieren in de oksel. Betrokkenheid van de lymfeklieren speelt ook een belangrijke prognostische rol bij borstkanker.
Lees meer over het onderwerp: Betrokkenheid van de lymfeklieren bij borstkanker
Het hangt ervan af of de lymfeklieren zijn aangetast en hoeveel. Bovendien heeft de betrokkenheid van de lymfeklieren invloed op de therapie. Als u vermoedt dat de schildwachtklier vóór de operatie is aangetast, moeten deze tijdens de operatie worden verwijderd en pathologisch worden onderzocht. De schildwachtklieren zijn de lymfeklieren die het eerst worden aangevallen wanneer de tumor zich verspreidt. Als de schildwachtklier niet is geïnfecteerd door tumorcellen, kunnen de resterende lymfeklieren in het lichaam blijven. Bij een aanval worden minimaal 10 lymfeklieren uit de oksel verwijderd.
Diagnose van borstkanker
De meeste vrouwen (ongeveer 75% van alle vrouwen met borstkanker) merken zelf een knobbeltje in hun borsten op als eerste teken van borstkanker en gaan dan naar (consulteer) hun gynaecoloog. Bij andere patiënten wordt borstkanker ontdekt, bijvoorbeeld tijdens een preventief onderzoek.
De behandelend arts moet zich eerst informeren over de symptomen en risicofactoren van de patiënt (anamnese). Beide borsten moeten dan worden bekeken (geïnspecteerd) en gescand op mogelijke knooppunten (gepalpeerd) worden. Als de arts iets abnormaals constateert, wordt er een mammografie en / of mammografie-echografie van de borst gemaakt.
Mammografie is een speciaal type thoraxfoto. Het wordt uitgevoerd tijdens kankerscreening of wanneer borstkanker wordt vermoed. Opvallende clusters van cellen in de borst kunnen gemakkelijk worden herkend.
Mammosonografie is een speciaal type echografisch onderzoek (echografie) van de borst. Het wordt meestal naast mammografie gedaan.
Magnetische resonantie beeldvorming (MRI) van de borst (MRI van de borst) wordt zelden gebruikt als onderzoeksmethode, aangezien deze procedure 60-70% van alle kankerprecursoren mist. Magnetische resonantiebeeldvorming van de borst kan echter nuttig zijn om een tumor te onderscheiden van een met littekens bedekte verandering in de borst. Magnetische resonantiebeeldvorming van de borst is ook een nuttig onderzoek voor het ontdekken van borstkanker als kankercellen worden aangetroffen in lymfeklieren van de oksel, maar er is geen tumor in de borsten zichtbaar bij mammografie of mammografie.
Lees ook ons onderwerp: MRI voor borstkanker
Voor een meer gedetailleerd onderzoek van een tumor kan met behulp van een speciale naald een weefselmonster (biopsie) uit de tumor worden genomen (minimaal invasieve fijne naaldaspiratie). Dit weefselmonster kan worden gebruikt om te bepalen welk type tumor het is en of het kwaadaardig of goedaardig (goedaardig) is. Als de tumor kwaadaardig is, kan ook een uitspraak worden gedaan over het type borstkanker dat aanwezig is.
Lees hier meer over Weefselmonsters bij borstkanker.
Als aan de hand van bovengenoemde onderzoeken een kwaadaardige tumor is herkend, is het zinvol om andere organen te onderzoeken waarin de kanker zich nestelt op kanker (screening). Dit wordt gedaan door een thoraxfoto te maken (Röntgenfoto van de borst), een echografie van de lever (echografie van de lever), een gynaecologisch onderzoek en een botscintigrafie.
Lees meer over het onderwerp: Röntgenfoto van de borst (röntgenfoto van de borst)
Een botscintigrafie is een beeldvormingsprocedure die wordt gebruikt om tumoren of ontstekingen te visualiseren met behulp van nucleaire geneeskundige methoden. Preciezer gezegd betekent dit dat een bepaalde stof, waarin zogenaamde radionucleotiden aanwezig zijn, in een vat van de patiënt wordt geïnjecteerd. In een botscintigram hopen deze radionucleotiden zich specifiek op in het bot, met name direct in de kanker- of ontstekingscellen. Ze zenden gebundelde gammastraling uit die met een speciale camera (gammacamera) kan worden gemeten en omgezet in een beeld. Als de patiënt nu kankercellen in het bot heeft die zijn uitgezaaid vanuit de borstkanker, kan dit met behulp van zo'n scintigrafisch beeld worden herkend.
Lees ook onze pagina Borstkanker screening.
Mammografie
Mammografie is een procedure die werkt met röntgenfoto's en microcalcificaties in de borst kan onthullen. Het maakt deel uit van het bevolkingsonderzoek naar borstkanker. Vanaf de leeftijd van 50 jaar wordt elke vrouw aangeraden om elke twee jaar een mammogram te laten maken. Bovendien wordt mammografie gebruikt bij vrouwen ouder dan 40 om abnormale tastbare bevindingen te verduidelijken.
Lees meer over het onderwerp: Mammografie
Hoe voel je je borstkanker?
Een belangrijk onderdeel van het vroegtijdig opsporen van borstkanker is de instructie van de patiënt om zelfstandig de borst te palperen. Voordat je begint te voelen, kun je ook aan dezelfde kant naar de borsten kijken. Nieuwe asymmetrieën duiden op veranderingen in het weefsel. Dus je kijkt naar deuken, uitstulpingen of veranderingen in de huid. Daarnaast kijk je ook naar de tepels, want hier is ook borstkanker.
Het palpatieonderzoek wordt één keer uitgevoerd met de armen hangend en daarna met de armen omhoog. U moet voorzichtig zijn om alle delen van de borstkas te voelen. Dit werkt het beste als je de borst in vier kwadranten verdeelt en achter elkaar aan elk kwadrant werkt. Het palpatieonderzoek wordt altijd met twee handen uitgevoerd. De ene hand voelt en de andere werkt als een abutment. Het is belangrijk om altijd beide borsten naast elkaar te scannen. Naast de borst moeten ook de belangrijkste lymfeklierregio's worden gepalpeerd. Dit omvat de oksels en de gebieden boven en onder het sleutelbeen. Hierbij let je op vergrote lymfeklieren, die sferisch gepalpeerd kunnen worden.
Lees meer over het onderwerp: Hoe kun je borstkanker voelen?
Wat is borstkankerscreening?
Borstkankerscreening omvat gestructureerd en regelmatig preventief onderzoek gericht op het ontdekken van de vroege stadia van borstkanker. Bij vrouwen zonder risicofactoren begint het bevolkingsonderzoek naar borstkanker op 30-jarige leeftijd. Veel gynaecologen voeren echter ook een palpatieonderzoek van de borst uit als onderdeel van het gynaecologisch onderzoek en instrueren de patiënten om zelfonderzoek te doen. Van 50 tot 69 jaar maakt naast het palpatieonderzoek een tweejaarlijks mammogram deel uit van de vroege opsporing. Echografie of een MRI van de borst worden alleen gebruikt voor speciale vragen en zijn niet standaard.
Als er in de familie sprake is van erfelijke borstkanker, wordt een geïntensiveerd programma voor vroege opsporing uitgevoerd. In de regel start u met de jaarlijkse palpatieonderzoeken vanaf 25 jaar en de mammografie vanaf 40 jaar. Er zijn ook familieopstellingen waarin mammografie kan worden aangegeven vanaf de leeftijd van 30 jaar. Bijzonder bij deze groep patiënten is ook dat vanaf de leeftijd van 25 jaar, naast het palpatieonderzoek, jaarlijks een echografie en een MRI wordt uitgevoerd. Er is momenteel geen screening op borstkanker voor mannen. Gestructureerde vroege onderzoeken kunnen nuttig zijn voor mensen die risico lopen.
Lees meer over het onderwerp: Borstkanker screening
Borstkanker bij mannen
Borstkanker bij mannen komt lang niet zo vaak voor als bij vrouwen. In Duitsland krijgen elk jaar 1,5 van de 100.000 mannen borstkanker. Dit betekent dat elke 800ste man in Duitsland in de loop van zijn leven borstkanker zal krijgen. Borstkanker bij mannen is in 25% van de gevallen genetisch gepredisponeerd, maar obesitas en bestraling op de borstwand kunnen ook het risico op borstkanker bij mannen verhogen. De diagnose is gebaseerd op het schema voor borstkanker bij vrouwen.
Er zal een consult met een arts zijn, een lichamelijk onderzoek, evenals mammografie en echografie. Aangezien borstkanker bij mannen vaak een erfelijke oorzaak heeft, moet erfelijkheidsadvies ook worden aangeboden om andere risicopersonen te identificeren. In de regel wordt een borstamputatie uitgevoerd als chirurgische behandeling en worden de schildwachtklier verwijderd en onderzocht, zoals bij vrouwen het geval is. Bij grotere tumoren (> 2 cm), aantasting van de lymfeklieren of een negatieve hormoonreceptorstatus wordt bij mannen altijd herbestraling uitgevoerd. De operatie wordt gevolgd door adjuvante systeemtherapie. De aanbevelingen voor chemotherapie en immunotherapie zijn identiek aan die voor vrouwen. Borstkanker bij mannen is vaak ook positief voor de hormoonreceptor. In dit geval wordt tamoxifen gedurende 5 jaar gegeven, net als bij vrouwen. Aromatase-remmers zijn nogal atypisch voor mannen.
Borstkanker is de meest voorkomende vorm van kanker bij vrouwen en daarom hebben mannen puur statistisch gezien een veel lager risico op het ontwikkelen van borstkanker dan vrouwen. Omdat borstkanker een typische ziekte is bij vrouwen, wordt dit type tumor vaak laat ontdekt bij mannen.
Voor de meeste mannen is het achteraf moeilijk te achterhalen waardoor de borstkanker precies is veroorzaakt. Tot nu toe zijn er maar een paar factoren bekend die het risico op borstkanker bij mannen verhogen. Dit zijn bijvoorbeeld zogenaamde borstkankergenen. Er zijn enkele erfelijke of spontaan optredende genetische veranderingen die het risico op borstkanker bij zowel vrouwen als mannen verhogen (bijv.BRCA-genen, borstkankergenen). Deze genetische veranderingen worden slechts bij enkele getroffen mensen aangetroffen. Hormonale factoren spelen ook een rol bij het ontstaan van borstkanker. Mannen (zoals vrouwen) produceren ook het geslachtshormoon oestrogeen, maar meestal in veel kleinere hoeveelheden dan vrouwen.
Hogere oestrogeenspiegels komen bijvoorbeeld voor bij mensen met ernstig overgewicht of leveraandoeningen zoals cirrose of krimp.
Er zijn vermoedelijk ook hormonen die het risico op borstkanker verhogen, maar er zijn ook hormonen die de prestatie verbeteren, zoals die gedurende een lange periode door bodybuilders worden ingenomen.
Mannen met het zogenaamde Klinefelter-syndroom (een of meer extra vrouwelijke X-chromosomen) lopen een vergelijkbaar hoog risico op borstkanker als vrouwen.
Borstkanker bij mannen is merkbaar door voelbare knobbels. Vochtafscheidingen uit de tepel, kleine ontstekingen of wonden of het terugtrekken van de borsthuid of de tepel worden echter ook beschouwd als waarschuwingssignalen voor borstkanker.
Echo's en mammografieën (röntgenfoto's van de borstkas) worden ook bij mannen gebruikt, maar zijn niet zo nuttig als bij vrouwen.
De diagnose borstkanker wordt gesteld door middel van een biopsie (weefselmonster) die uit de borst wordt genomen en onderzocht. Ook de behandeling van borstkanker bij mannen verschilt weinig van die bij vrouwen.
Gebieden waarvan wordt vermoed dat het tumoren zijn, evenals aangrenzende lymfeklieren uit de oksel worden operatief verwijderd. Soms zijn ondersteunende maatregelen nodig na de operatie om eventueel in het lichaam achtergebleven tumorcellen te vernietigen (bijv. Bestralingstherapie van de borstwand, chemotherapie). Bij mannen is antihormoontherapie vaak geïndiceerd, aangezien de tumor oestrogeenafhankelijk groeit.
Zie voor meer informatie ook: Borstkanker bij mannen
Wat zijn de symptomen van borstkanker bij mannen?
Ook bij mannen zijn pijnloze knobbels in de borststreek een teken van borstkanker. Bovendien, met witachtige afscheiding uit de tepel, veranderingen en intrekking van de tepel, evenals zweren op de borst voor kwaadaardige veranderingen.
In de vroege stadia zijn er geen algemene symptomen, later kunnen er algemene uitputting en verminderde prestaties zijn. Metastasen, verspreiding van de tumor in het lichaam, kunnen ook leiden tot specifieke symptomen, afhankelijk van waar ze voorkomen. Skeletpijn bij botmetastasen en zwelling van de arm bij lymfekliermetastasen in de okselregio kunnen optreden.
Lees hier meer over op: Hoe herken je borstkanker bij mannen?
Behandeling van borstkanker
Tumormarkers
Bij borstkanker spelen twee tumorreceptoren een grote rol. De bepaling van deze receptoren, of markers, is van groot belang voor therapie en ook voor prognose. Enerzijds bepaal je de HER2-receptor. Een positieve receptorstatus gaat in eerste instantie gepaard met een slechte prognose, aangezien de tumoren doorgaans agressiever zijn.
Deze tumoren zijn echter heel goed te behandelen met antistoffen. Ten tweede wordt de hormoonreceptorstatus routinematig bepaald. Andere tumormarkers, die bijvoorbeeld worden bepaald bij darm- of alvleesklierkanker, zijn meestal bruikbaar bij borstkanker. De tumormarker CA 15-3 kan worden bepaald bij vergevorderde borstkanker. Het kan echter niet worden gebruikt om metastasen te detecteren, maar alleen om het verloop van de therapie te beheersen.
chirurgie
De operatie bij de behandeling van borstkanker vormt een centrale pijler van de therapie: zolang er geen uitzaaiingen te bespeuren zijn, wordt bij iedere patiënt een operatie nagestreefd. Borstkanker kan worden behandeld met twee verschillende chirurgische methoden. Ofwel wordt een borstsparende operatie uitgevoerd (BET, borstsparende therapie) of wordt de borst verwijderd als onderdeel van een borstamputatie. Welke procedure wordt gebruikt, is afhankelijk van de omvang en locatie van de tumor.
De borstamputatie is de oudste van de twee methoden. Tijdens de operatie wordt de gehele borst (klierweefsel en huid) en, indien nodig, de onderliggende borstspier verwijderd. Een borstvergroting met een borstimplantaat kan plaatsvinden op een bepaald interval na de operatie of de bestraling. De nieuwere BET verwijdert alleen het weefsel met de tumor en een klein stukje huid.
De rest van het klierweefsel en de huid blijven achter. BET wordt nu bij ongeveer 70% van alle patiënten uitgevoerd en omvat onvermijdelijk bestraling van het resterende weefsel. Elke operatie omvat meestal het verwijderen van lymfeklieren uit de oksel. Hoeveel lymfeklieren moeten worden verwijderd, hangt af van het feit of er tumorcellen zijn of niet.
Lees ook het artikel over het onderwerp: Operatie voor borstkanker
chemotherapie
Chemotherapie (kortweg: chemo) is van groot belang bij de behandeling van borstkanker.
Niet elke vorm van borstkanker kan en moet met chemotherapie worden behandeld; er moet een duidelijke reden voor zijn.
Elke borstkanker moet anders worden behandeld en elke keer moet een individueel op maat gemaakte en zorgvuldig geselecteerde therapie worden uitgevoerd. Bij chemotherapie als onderdeel van het behandelplan voor borstkanker wordt, afhankelijk van de fase van de ziekte waarin de chemo wordt uitgevoerd, onderscheid gemaakt tussen:
- primair (neoadjuvant)
- adjuvans
of - palliatieve therapie.
Primaire chemotherapie wordt meestal vóór de operatie uitgevoerd, wat vooral belangrijk kan zijn als een operatie bijvoorbeeld niet mogelijk is, als de tumor te groot of ontstoken is. Meestal wordt dan een chirurgische behandeling uitgevoerd om de tumor uiteindelijk te verwijderen. Men spreekt van adjuvante therapie als chemotherapie wordt uitgevoerd na een operatie en er geen tumorafzettingen in andere organen zijn (metastasen). Als tumorafzettingen al zijn bewezen, kan chemotherapie ook zinvol zijn; dit wordt dan palliatieve therapie genoemd.
Deze palliatieve chemo kan nuttig zijn om symptomen zoals pijn veroorzaakt door uitzaaiingen, kortademigheid of huidklachten te behandelen.Chemotherapie medicijnen) Er moet met veel factoren rekening worden gehouden, zoals orgaanfuncties (vooral hart en beenmerg), tumorafzettingen, symptomen en nog veel meer. Aangezien veel verschillende chemotherapeutische middelen zijn goedgekeurd voor de behandeling van borstkanker in Duitsland, kan een individuele en optimale therapie worden bereikt.
Lees meer over het onderwerp: Chemotherapie voor borstkanker
Hier kunt u ook informatie vinden over de generaal Therapie voor borstkanker en de Bestraling voor borstkanker informeren.
Bestraling
Na elke borstsparende operatie wordt het resterende borstweefsel en eventueel ook de oksel aan de zijkant bestraald. Dit om te voorkomen dat lokaal een tweede tumor ontstaat. Tot dusverre is er alleen in zeldzame gevallen naar bestraling verwezen, b.v. bij oudere patiënten met een bepaalde tumorconstellatie. Na een volledige borstverwijdering wordt alleen herbestraling gestart bij vergevorderde tumoren of als niet al het tumorweefsel kan worden verwijderd. De individuele indicatie voor bestraling moet echter door het behandelende team van artsen worden gedaan en algemene uitspraken kunnen hier niet worden gedaan.
Bestraling van de lymfedrainagebanen in de oksel is ook mogelijk na operatieve verwijdering van de lymfeklieren. Dit zou de algehele overleving verbeteren. Net als bij bestraling na borstamputatie, moet de beslissing om het lymfedrainagepad te bestralen worden genomen door een interdisciplinair team. Bij jonge patiënten kan nog steeds zogeheten boost-straling worden toegepast. Hier wordt het voormalige tumorbed na de operatie bestraald met een hogere dosis om de kans op herhaling te verkleinen. Daarnaast kunnen ook niet-operabele tumoren worden bestraald met als doel de tumormassa zodanig te verkleinen dat een operatie mogelijk is.
Lees meer over het onderwerp: Bestraling voor borstkanker
Hormoonbehandeling
Hormoontherapie, of antihormoontherapie, wordt uitgevoerd op hormoonreceptor-positieve tumoren. Hormoonreceptorpositief betekent dat de tumor receptoren heeft voor oestrogeen of progesteron. Het wordt meestal uitgevoerd na de operatie en ook na eventuele chemotherapie. Over het algemeen moet hormoontherapie gedurende minimaal 5 jaar worden uitgevoerd. Een langere toediening van de preparaten kan dan worden afgewogen tegen het individuele risico op terugval. Omdat hormoontherapie aanzienlijke bijwerkingen heeft, stoppen velen met de behandeling vóór de leeftijd van vijf jaar, wat het risico op overlijden verhoogt.
Welk preparaat voor hormoontherapie wordt gebruikt, hangt ervan af of de vrouw nog vóór de menopauze of al in de menopauze zit. Tamoxifen wordt meestal voorgeschreven aan jongere vrouwen die nog niet in de menopauze zijn gekomen. Het blokkeert de oestrogeenreceptoren van de tumor en vermindert de productie van hormonen door de eierstokken. Dit betekent dat de tumor geen groeisignalen van oestrogeen kan ontvangen. Vaak voorkomende bijwerkingen van deze therapie zijn opvliegers, misselijkheid en huiduitslag. Bij vrouwen die al in de menopauze zijn, worden aromataseremmers gegeven als hormoontherapie. Het remt ook de vorming van oestrogeen, dat niet langer een stimulerend effect kan hebben op de borst of op eventuele resterende borstkankercellen. De bijwerkingen zijn vergelijkbaar met die van tamoxifen.
Lees meer over het onderwerp: Hormoontherapie voor borstkanker
Antilichaamtherapie
Antilichaamtherapie wordt gebruikt voor HER2-receptor-positieve borstkanker. De antistof blokkeert de HER2-receptoren op de tumor, waardoor de tumor geen groeisignalen meer kan ontvangen via deze receptor. De therapie wordt parallel met chemotherapie uitgevoerd en duurt 1 jaar. Het meest voorkomende actieve ingrediënt heet trastuzumab en wordt elke één tot drie weken als een infuus toegediend. De belangrijkste bijwerking van het antilichaam is schade aan het hart. Daarom moet tijdens de therapie elke 3 maanden een hartonderzoek worden uitgevoerd.
Nazorg
De behandeling van borstkanker bestaat uit verschillende therapievormen. Een belangrijk onderdeel is de operatiekamer met mogelijke herbestraling en systemische therapieën zoals chemotherapie, immunotherapie of hormoontherapie. Afhankelijk van de bevindingen en de constellatie van de tumor kan ook vóór de operatie gestart worden met chemotherapie en immunotherapie. De vervolgbehandeling na de operatie bestaat dan uit de zogenaamde adjuvante systeemtherapie, waarbij de preoperatieve medicatie wordt voortgezet en eventueel hormoontherapie.
Als hormoontherapie is geïndiceerd (als de receptorstatus positief is), wordt deze gedurende minimaal 5 jaar uitgevoerd. Behandeling na een borstamputatie, d.w.z. borstverwijdering, omvat meestal borstreconstructie. Hier kunnen eigen weefsel of implantaten worden gebruikt. Nadat de primaire behandeling is afgerond, gaat u automatisch over naar de nazorg. Deze dient over een periode van 10 jaar te lopen, zodat recidieven in een vroeg stadium kunnen worden herkend en behandeld. Nazorg omvat regelmatige lichamelijke onderzoeken en consultaties met een arts, evenals jaarlijkse mammogrammen van het resterende borstweefsel.
Lees meer over het onderwerp: Nazorg na borstkanker
Wanneer is een borstamputatie nodig?
Borstsparende therapie wordt altijd waar mogelijk geprobeerd. Sommige tumoren groeien echter zo ongunstig dat een dergelijke operatie niet mogelijk is. Dit is bijvoorbeeld het geval bij veel grote tumoren die in de huid zijn geïnfiltreerd. Omdat men in dergelijke gevallen niet altijd zeker kan zijn dat de hele tumor is verwijderd of dat de resterende huidlaag niet voldoende is voor een onderhoudstherapie, zou men eerder streven naar een borstamputatie, dat wil zeggen het verwijderen van de borst.
Lees meer over: Mastectomie
Een borstamputatie wordt ook beoogd bij kleinere tumoren, waaruit niet alle delen veilig kunnen worden verwijderd. Omdat een borstsparende operatie altijd opnieuw moet worden bestraald, krijgen patiënten die om verschillende redenen niet kunnen of willen worden bestraald ook een borstamputatie. Bovendien is borstamputatie nodig voor inflammatoire borstkanker en ook wanneer er meerdere tumorhaarden in de borst zijn.
Borstimplantaten na borstkanker
Na een borstamputatie wordt de borstverwijdering ofwel onmiddellijk in dezelfde sessie uitgevoerd of met een tijdsinterval daarna wordt de borst gereconstrueerd. Hiervoor wordt ofwel je eigen vetweefsel ofwel een borstimplantaat gebruikt.
Prognose en kansen op genezing van borstkanker
Een aantal factoren bepalen het beloop en de prognose van borstkanker.
Kennis van deze prognostische factoren maakt een inschatting mogelijk van het risico op tumorverspreiding (metastase) en op terugval (recidief) na behandeling.
Leeftijd en menopauzale toestand (voor of na de menopauze), het tumorstadium, de mate van degeneratie van de cellen en karakteristieke eigenschappen van de tumor spelen een rol bij de kans op herstel.
Hoe kleiner de tumor is, als er geen lymfeklieren bij betrokken zijn en er geen dochtertumoren (uitzaaiingen) zijn gevormd, hoe beter de prognose en dus hoe beter de kans op herstel.
Latere stadia zijn vaak minder gunstig. De mate van degeneratie van de kwaadaardige tumorcellen kan ook behulpzaam zijn bij het beoordelen van de prognose.Het tumorstadium geeft informatie over de agressiviteit en groeisnelheid van de tumor. Daarnaast zijn er bepaalde eigenschappen van borstkankercellen die de groei van de cel bepalen en verschillen tussen de individuele borstkankerziekten. Celgroei kan worden bevorderd door vrouwelijke hormonen (oestrogenen) omdat ze zogenaamde oestrogeenreceptoren hebben.
Andere soorten receptoren spelen ook een rol. Kennis van deze karakteristieke eigenschappen van tumorcellen maakt het gemakkelijker om de juiste behandeling te kiezen en geeft informatie over de prognose.
Een andere prognostische factor is de leeftijd van de patiënt op het moment van diagnose, aangezien vrouwen onder de 35 jaar vaker terugvallen en de prognose als minder gunstig wordt beschouwd dan bij andere leeftijdsgroepen.
Ook voor de prognose is het relevant of de patiënt nog bloedt of de menopauze voorbij is.
Kortom, hoe eerder borstkanker wordt ontdekt, hoe beter de prognose en hoe groter de kans op herstel.
Lees meer over het onderwerp op onze website Borstkankerprognose, follow-up van borstkanker.
Wat is het overlevingspercentage van borstkanker?
Het overlevingspercentage voor kanker wordt gegeven als het overlevingspercentage na 5 jaar. Deze statistieken kijken niet naar hoe lang de individuele patiënten overleven, maar hoeveel patiënten er na 5 jaar nog in leven zijn. Het totale overlevingspercentage na 5 jaar is 88% voor vrouwen en 73% voor mannen. De 10-jaarsoverleving was 82% voor vrouwen en 69% voor mannen. Het individuele tarief is echter afhankelijk van een groot aantal factoren, zoals de tumorgrootte, de mate van degeneratie of de betrokkenheid van de lymfeklieren, zodat het overlevingspercentage altijd individueel moet worden berekend.
Lees hier meer over: Levensverwachting bij borstkanker
Is borstkanker te genezen?
Borstkanker is de meest voorkomende vorm van kanker bij vrouwen en de incidentie van borstkanker blijft stijgen in westerse geïndustrialiseerde landen.
De sterfte de ziekte heeft zich echter de afgelopen decennia laten zien duidelijk dalend. De kans op genezing van borstkanker is goed, meer dan driekwart van de getroffenen is vijf jaar na de behandeling nog in leven.
De aanzienlijke verbetering van de kansen op herstel en de kwaliteit van leven van de getroffenen zijn te danken aan de vooruitgang die is geboekt bij de diagnose en behandeling van borstkanker.
De ontwikkeling van de Mammografie-vertoningen (Röntgenfoto van de borst) en van orgaanbehoud en reconstructieve chirurgische procedures, evenals de ontdekking van de erfelijke vormen van borstkanker en de beschikbaarheid van hormoon-, chemotherapie- en antilichaamtherapie hebben ertoe bijgedragen dat borstkanker in een toenemend aantal gevallen geneesbaar is geworden.
Een vroege opsporing van de tumor betekent meestal een grotere kans op genezing.
In meer dan 90 procent van de gevallen is borstkanker te genezen als de tumor kleiner is dan één centimeter.
Bij een tumorgrootte van twee centimeter zakt de kans op herstel tot ongeveer 60 procent.
In zeldzame gevallen is borstkanker echter niet meer te genezen, zelfs als het in een vroeg stadium werd ontdekt. Uit het screeningsproces (zoals de jaarlijkse controle bij de gynaecoloog) komt ongeveer 70 tot 80 procent van de borstkankertumoren naar voren in een stadium waarin ze te genezen zijn.
Ook de Terugvalpercentage (terugval) na een aanvankelijk succesvolle behandeling van borstkanker is te danken aan de geoptimaliseerde therapiemethode van de afgelopen jaren afgenomen.
Is borstkanker erfelijk?
Er zijn bepaalde mutaties in het genoom die leiden tot een hoger risico op borstkanker en ook erfelijk zijn. De best bestudeerde mutatie is het BRCA-gen, ook wel bekend als het borstkankergen. Deze mutatie wordt overgeërfd als een autosomaal dominante eigenschap. Mensen hebben twee exemplaren van elk gen. In de dominante overervingswijze is het voldoende als het BRCA-gen slechts op één kopie wordt gemuteerd, zodat het risico op kanker wordt verhoogd. Dit betekent ook dat er een kans van 50 procent is dat iemand die deze mutatie draagt, deze doorgeeft aan zijn kinderen. Omdat het een autosomale overerving is en geen gonosomaal, is het geslacht van de kinderen niet relevant.
Naast het BRCA-gen zijn er een aantal andere genen die, indien gemuteerd, borstkanker of het risico op andere soorten kanker verhogen. Voor deze genen wordt onderscheid gemaakt tussen genen met een hoog risico en genen met een gemiddeld tot laag risico. Het BRCA-gen en ook het PALB2-gen behoren tot de risicovolle genen voor borstkanker. Genen met matig tot laag risico worden ook in verband gebracht met onder andere het Li-Fraumeni-syndroom, Fanconi-anemie of het Peutz-Jeghers-syndroom.
Hoe ziet terminale borstkanker eruit?
De stadia van borstkanker worden geclassificeerd op basis van tumorgrootte, lymfeklierstatus en de aanwezigheid van metastasen. Men spreekt van eindstadium borstkanker als er uitzaaiingen zijn. Metastasen zijn kankercellen die zich hebben verspreid naar andere organen, zoals de longen of botten. De grootte en de status van de lymfeklieren zijn in eerste instantie niet relevant voor de stadiëring. De meest voorkomende metastasen zijn in de longen of op het longvlies, in de botten, in de lever of in de hersenen.
Borstkanker in het eindstadium betekent echter niet automatisch dat er geen behandelingsoptie meer is. Een curatieve aanpak is vaak niet meer mogelijk, maar er zijn ook goede palliatieve therapeutische benaderingen. Voor tumoren met een positieve antistofreceptorstatus (Her2-positief) is de therapie bij uitstek immunotherapie, in sommige gevallen met twee antistoffen tegelijk. Een hormoonreceptor-positieve tumor zou worden behandeld met hormoontherapie, zoals tamoxifen of een aromataseremmer. Chemotherapie wordt alleen gegeven voor tumoren die zowel Her2- als hormoonreceptorpositief zijn.
Lees meer over het onderwerp: Borstkanker in het eindstadium
Wat is herhaling van borstkanker?
Een recidief bij borstkanker beschrijft een recidief van een kankergebeurtenis na therapie. De borstkanker kan plaatselijk in het borstgebied terugkomen, maar kan ook elders als uitzaaiing verschijnen.
Lees meer over het onderwerp: Herhaling van borstkanker
Hoe vaak komt dit voor?
Lokaal recidief treedt op bij ongeveer 5 tot 10 op de 100 patiënten binnen 10 jaar na borstsparende therapie met straling. In het geval van borstamputatie is het percentage 5 op de 100 patiënten, d.w.z. 5%. De kans op metastasen is iets hoger. Ongeveer 25% van alle borstkankerpatiënten ontwikkelt in de loop van hun leven metastasen.
Welke mate van handicap (GdB) is er?
Na een borstverwijdering (borstamputatie) kunt u tijdelijk of definitief een mate van invaliditeit aanvragen. De mate hangt af van het feit of een of beide borsten zijn verwijderd. Een GdB van 40 kan worden aangevraagd voor een unilaterale mastectomie en 40 voor bilaterale mastectomie. Als de borst tijdens de kuur wordt gereconstrueerd, wordt de GdB met ongeveer 10 punten verminderd. Bij schade veroorzaakt door de operatie of straling kan een hogere GdB worden toegekend.